Здравоохранение России: сценарии развития
Здравоохранение – отрасль, которая касается каждого гражданина РФ, причем по самым чувствительным вопросам – здоровья и зачастую жизни. Здравоохранение обеспечивает национальную безопасность страны – без здоровых граждан невозможно добиться роста производства и обеспечить обороноспособность. Именно поэтому во всех развитых странах и во многих развивающихся руководство страны уделяет первостепенное внимание вопросам здравоохранения. Особенно важно обеспечивать эффективную работу этой отрасли в условиях снижения реальных доходов населения и ухудшения общей экономической ситуации, как это про- исходит в РФ сегодня.
Так, в РФ в 2015 г., по данным Минэкономразвития, реальные доходы населения сокращаются на 4%, а валовой внутренний продукт (ВВП) – на 3,9%. В 2016 г., по прогнозам этого ведомства, рост ВВП не превысит 1%, а размер реальной заработной платы упадет на 0,2%. Такая ситуация требует пристального внимания к стабильности деятельности системы здравоохранения и обеспечению доступной бесплатной медицинской помощи.
Результаты деятельности системы здравоохранения РФ
Интегральные результаты деятельности системы здравоохранения оценивают по показателям здоровья населения (медико-демографическим показателям) и по удовлетворенности населения качеством и доступностью медицинской помощи.Сегодня в РФ сложились следующие демографические показатели и показатели здоровья населения. Ожидаемая продолжительность жизни (ОПЖ) российских граждан на 6,7 года ниже, чем в «новых-6» странах ЕС, имеющих сопоставимый ВВП на душу населения в год (Чехия, Эстония, Венгрия, Польша, Словакия и Словения), – соответственно 70,9 и 77,6 года.
Стандартизованный коэффициент смертности от всех причин (СКС) в России в 1,5 раза выше, чем в «новых-6» странах ЕС (соответственно 1109 и 755 случаев на 100 тыс. населения), младенческая смертность – в 1,9 раза выше (соответственно 7,4 и 3,8 случая на 1 тыс. родившихся живыми), смертность детей от 0 до 5 лет – в 2 раза выше (соответствен- но 9,1 и 4,6 умерших на 1 тыс. родившихся живыми), смертность от туберкулеза – в 9,2 раза выше (соответственно 10,1 и 1,1 случая на 100 тыс. населения).
При этом особо следует отметить сверхсмертность мужчин: в РФ разница между ОПЖ женщин и мужчин – 11,2 года, а в «новых-6» странах ЕС – 7,3 года (рис. 1). По данным Росстата, за 9 мес 2015 г. число умерших возросло на 0,9% по сравнению с аналогичным периодом 2014 г.
Рисунок 1. Разница между ожидаемой продолжительностью жизни женщин и мужчин
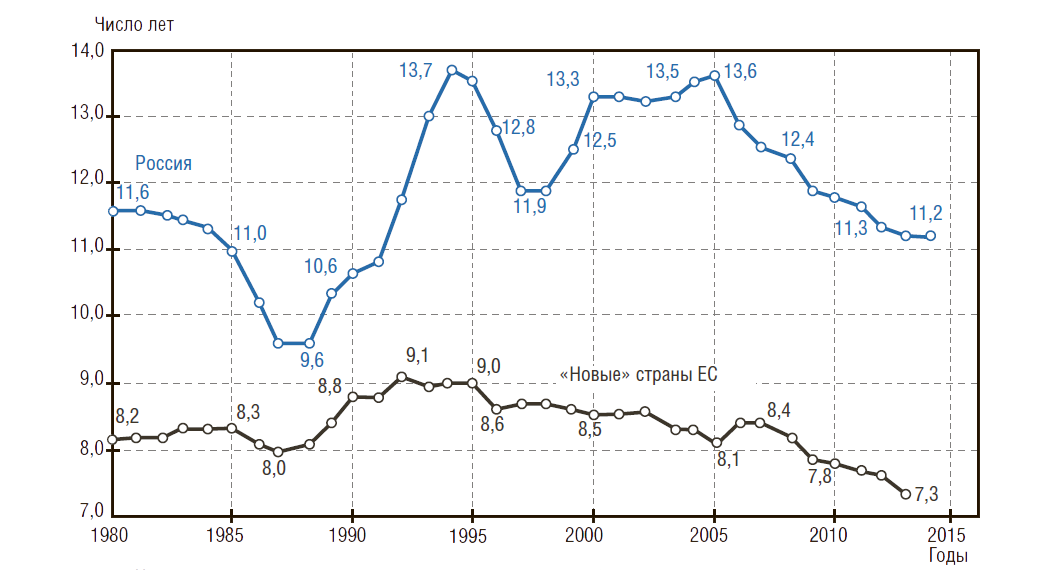
«Новые» страны ЕС включают: Чехию, Эстонию, Венгрию, Польшу, Словакию, Словению
(близкие к РФ по ВВП — 25–30 тыс. $ППС на душу населения в год).
Источники: Росстат; база данных ОЭСР «OECD.StatExtracts».
Такие неудовлетворительные интегральные показатели деятельности системы здравоохранения напрямую связаны с нарастанием проблем в отрасли, среди которых:
1) дефицит государственного финансирования;
2) нерациональное расходование государственных средств;
3) дефицит медицинских кадров;
4) неудовлетворительное качество медицинской помощи;
5) недостаточное лекарственное обеспечение населения в амбулаторных условиях;
6) дефицит и неоптимальная структура коечного фонда.
Ниже вышеназванные проблемы описаны более подробно.
Главные проблемы здравоохранения РФ
Снижение государственного финансирования здравоохранения
Общее финансирование здравоохранения складывается из государственных и личных расходов граждан. В РФ в 2013 г. доля личных расходов в общих расходах на здравоохранение составила 33%, в 2014 г. – уже 35%, что значительно выше, чем в «новых» странах ЕС (26%).Государственные расходы на здравоохранение складываются из средств федерального бюджета, консолидированных бюджетов субъектов РФ и средств ОМС. В РФ в 2013 г. (это последний год, вплоть до которого снижалась смертность населения) государственные расходы составили 2478 млрд руб. – это 3,6% валового внутреннего продукта (ВВП), что в 1,5 раза ниже, чем в «новых-6» странах ЕС (5,4% ВВП).
Следует отметить, что в результате инфляции и девальвации рубля (примерно 10% расходов в здравоохранении привязано к курсовой разнице), государственное финансирование отрасли сократилось: в 2014 г. – на 7%, в 2015 г. – на 17%, в 2016 г. планируется сокращение на 20% (в сопоставимых ценах). В абсолютных значениях эта разница составляет 691 млрд руб. Это означает, что на столько же снизятся объемы бесплатной медицинской помощи, в том числе будет меньше бесплатных лекарств и расходных материалов, меньше размер заработных плат медицинских работников.
В 2016 г. государственные расходы на здравоохранение составят 3,4% ВВП (ВВП взят в соответствии с социальноэкономическим прогнозом Минфина от октября 2015 г.).
Если же сравнивать расходы 2016 с 2014 г., разница будет несколько меньше и составит в сопоставимых ценах 470 млрд руб.
Нерациональное расходование государственных средств
Следует отметить, что в РФ отсутствуют единые предельные закупочные цены на лекарства и медицинские изделия, установленные на федеральном уровне (сегодня недостаточно только установления предельных цен производителя на федеральном уровне и регулирования торговых надбавок на региональном).В результате, по данным ОНФ3, в близлежащих субъектах РФ цены на однотипные лекарства могут различаться на 10–40%. Как правило, в более бюджетно обеспеченных субъектах РФ эти цены выше. Госсредства расходуются не на приоритеты. Например, в 2014 г. из средств бюджета ФОМС (предназначенных исключительно для оказания медицинской помощи по базовой программе государственных гарантий) было изъято более 50 млрд руб. на строительство перинатальных центров в субъектах РФ. И это при том, что в РФ основные приоритеты – здоровье мужчин трудоспособного возраста, детей и подростков.
В 2015 г. за счет бюджета ФОМС в объеме 28,6 млрд руб. финансировались расходы на высокотехнологичную медицинскую помощь (ВМП) в федеральных и региональных центрах, которая ранее всегда оплачивалась только из средств федерального бюджета.
В 2016 г. из бюджета ФОМС планируется оплачивать и расходы на ВМП, и ряд инвестиционных расходов, в том числе на закупку машин скорой медицинской помощи. Общий объем средств, направляемых в 2016 г. из бюджета ФОМС в федеральный бюджет, составляет почти 127 млрд руб. Однако следует понимать, что возможные источники экономии средств внутри отрасли ограничены. Так, в 2016 г. объем средств за счет возможной экономии может составить минимум 69 млрд руб., максимально – до 267 млрд руб, т.е. в среднем почти 170 млрд руб.
Общий перечень возможных источников экономии представлен в табл. 1. Имеющееся дорогостоящее диагностическое оборудование в ряде случаев используется неэффективно.
Таблица 1. Расчет внутриотраслевых источников экономии в 2016 г.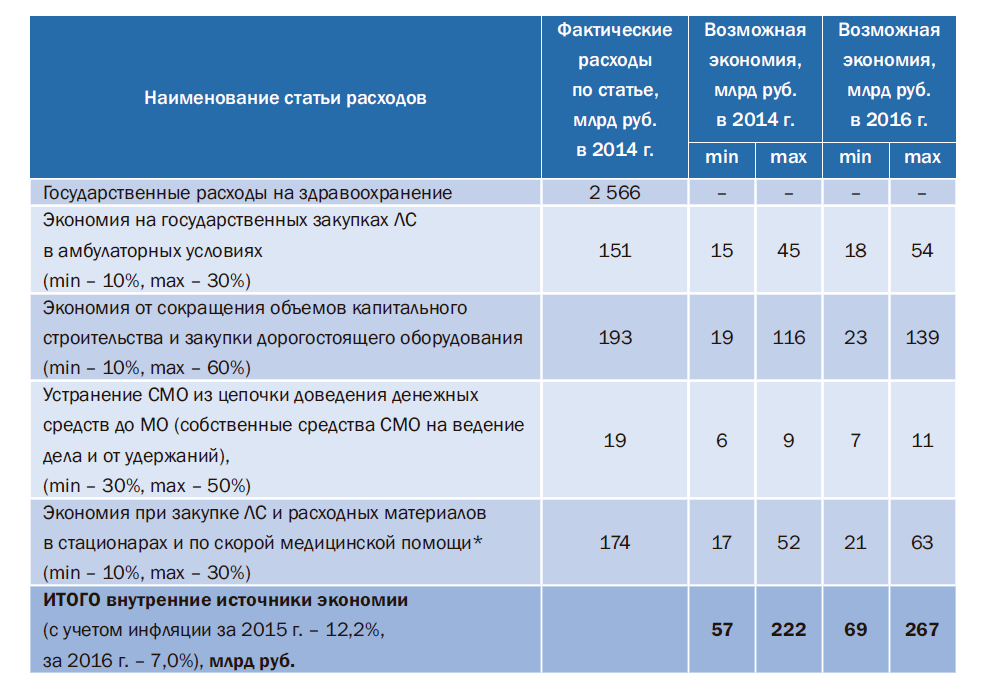
Примечание. * – рассчитано от следующих статей расходов на Программу госгарантий: расходы
на медикаменты и перевязочные средства, мягкий инвентарь и обмундирование.
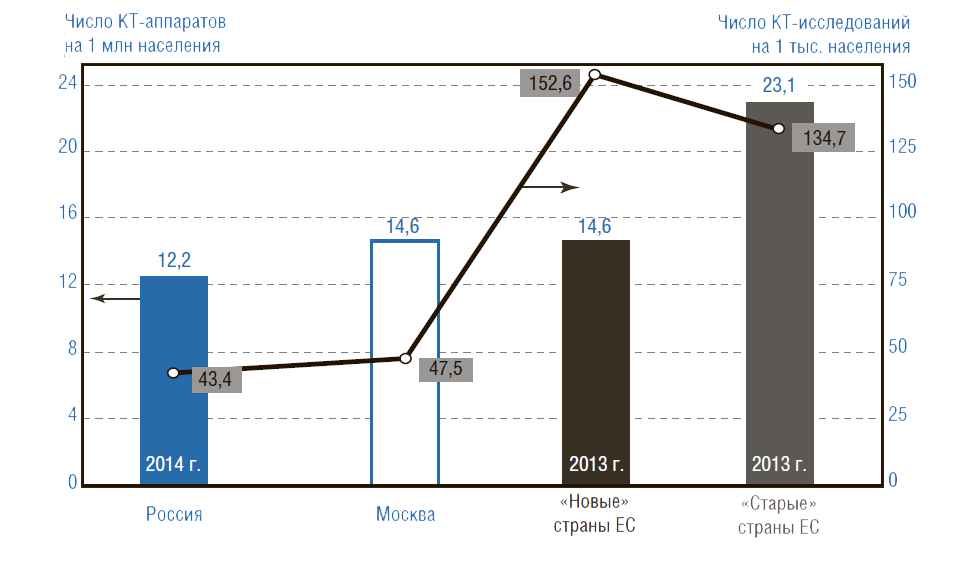
Сегодня в РФ проблема не в том, что не хватает дорогостоящего медицинского оборудования, а в том, что у государства не хватает специалистов для работы на этом оборудо- вании и средств на оплату необходимых исследований на нем. Так, в РФ число исследований, приходящихся на 1 компьютерный томограф, в 3 раза меньше, чем в «новых» странах ЕС, а число исследований на магнитно-резонансном томографе – в 2 раза меньше (рис. 2).
Рисунок 2. Число компьютерных томографов на 1 млн населения и число КТ-исследований на 1 тыс. населения в России (2014), Москве (2014), «новых-6» и «старых» странах ЕС (2013)
Дефицит врачей, который особенно выражен в амбулаторно-поликлиническом звене и сельской местности
По данным Минздрава, в РФ в 2013 г. число всех врачей, работающих в государственных и муниципальных учреждениях, составило 587,5 тыс. чел. Средний коэффициент совместительства этих врачей в 2013 г. составил 1,54. Имеет место высокий дефицит врачей участковой службы – на 61% ниже от необходимого (соответственно – 67 и 108 тыс. чел.).В сельской местности обеспеченность всеми врачами была в 3,1 раза ниже, чем в среднем по стране (соответственно – 4,4 и 1,4 на 1 тыс. на- селения). Ситуация с дефицитом врачей усугубляется тем, что в отрасли трудятся почти 30% врачей старше пенсионного возраста, т.е. в ближайшее время начнется их ускоренный отток из отрасли.
Все это означает, что в системе здравоохранения, в ближайшее время в связи с ускоренным оттоком кадров пенсионного возраста и снижением заработных плат медицинских работников, ситуация с доступностью врачей усугубится.
Неудовлетворительное качество медицинской помощи
В РФ значения некоторых показателей качества медицинской помощи хуже, чем в развитых странах. Это означает, что даже если удастся обеспечить достаточное число врачей, исходы лечения заболеваний могут быть не всегда удовлетворительными.Повышение уровня квалификации кадров упирается в необходимость решения системных проблем на уровне их подготовки в медицинских вузах (необходимо обеспечить достаточное число высококвалифицированных преподавателей, клинических баз, материально-технических средств для учебного процесса) и непрерывного повышения квалификации после окончания вуза (для этого также необходимы средства и высококачественные образовательные мероприятия и материалы).
Для повышения качества медицинской помощи в РФ также необходимы организационные меры, например внедрение систем безопасности пациентов в стационарах, которые сегодня в большинстве из них не соответствуют международным стандартам.
Вместе с тем контроль качества медицинской помощи в РФ избыточен (более 8 видов), различные виды контроля дублируют друг друга и не соответствуют международным нормам.
Недостаточное лекарственное обеспечение населения в амбулаторных условиях
В РФ в 2014 г. подушевые расходы на лекарственное обеспечение населения в амбулаторных условиях было в 4,4 раза меньше (соответственно 57 и 249 $ППС4 на душу населения в год), чем в «новых» странах ЕС.
Более того, бесплатные лекарства в нашей стране доступны только для отдельных категорий граждан – преимущественно инвалидов (не более 6 млн чел.), в то время когда в развитых странах оно распространяется на всех граждан и направлено на предотвращение инвалидизации и обострений заболеваний.
Дефицит и неоптимальная структура коечного фонда
В РФ в 2013 г. обеспеченность всем коечным фондом составила 1,17 млн коек и была на 23% ниже, чем необходимо (соответственно – 7,8 и 9,6 коек на 1 тыс. населения). Эти расчеты сделаны с учетом потоков больных в стационар, сложившихся в странах ЕС, но с поправкой на худшие показатели здоровья населения РФ и, соответственно, необходимость пролечить большее число пациентов в РФ, чем в этих странах.Другие способы расчетов показывают близкие по численности показатели необходимого коечного фонда в РФ. При этом структура коечного фонда в РФ неоптимальна – число коек реабилитации в 4,8 раза меньше, чем в «новых» странах ЕС, число коек длительного ухода (сестринских и паллиативных) – в 3 раза меньше, коек социального ухода в учреждениях социального обслуживания – в 3,2 раза меньше (табл. 2).
Таблица 2. Сводная таблица о фактическом и необходимом числе коек на 1 тыс. населения для РФ
Выводы
Сегодня система здравоохранения РФ находится в периоде нарастания ключевых проблем, что не обеспечивает необходимый уровень доступности и качества медицинской помощи населению. На фоне имеющегося в 2013 г. дефицита числа медицинских кадров, стационарных коек, государственного финансирования структурные преобразования сети здравоохранения, предпринятые в 2014–2015 гг., привели к еще большему сокращению мощностей здравоохранения: число медицинских кадров сократилось на 23 тыс., число стационарных коек – на 47 тыс.Ситуация усугубляется снижением государственных расходов на здравоохранение: в 2014 г. – на 7%, а 2015 г. – на 17%, в 2016 г. – на 20% в сопоставимых ценах по сравнению с 2013 г. Как следствие, сократились объемы бесплатной медицинской помощи для населения: число посещений в связи с заболеваниями – на 137 млн (на 14%), число госпитализаций пациентов в стационары – на 677 тыс. (на 2%), число вызовов скорой медицинской помощи – на 1,7 млн (на 4%).
При этом число больных людей в стране не уменьшилось, а стационаро-замещающие виды помощи, призванные заменить сокращение объемов скорой и стационарной медицинской помощи, недостаточны (из-за дефицита кадров и средств в первичном звене здравоохранения).
Рост смертности трудоспособного населения в 2014 г. составил 1,2%. Такая ситуация в здравоохранении неизбежно приведет к нарастанию социального напряжения в стране.
Три сценария развития здравоохранения РФ в 2016–2017 гг.
На 2016 и последующие годы предлагается три сценария: кризисный, стабилизация и развитие, в зависимости от трех вариантов бюджетов здравоохранения РФ (табл. 3). В идеале в 2016 г. необходимо реализовать стабилизационный вариант, а с 2017 г. поэтапно перейти на вариант развития.
Таблица 3. Государственные расходы на здравоохранение в 2016 и 2017 гг.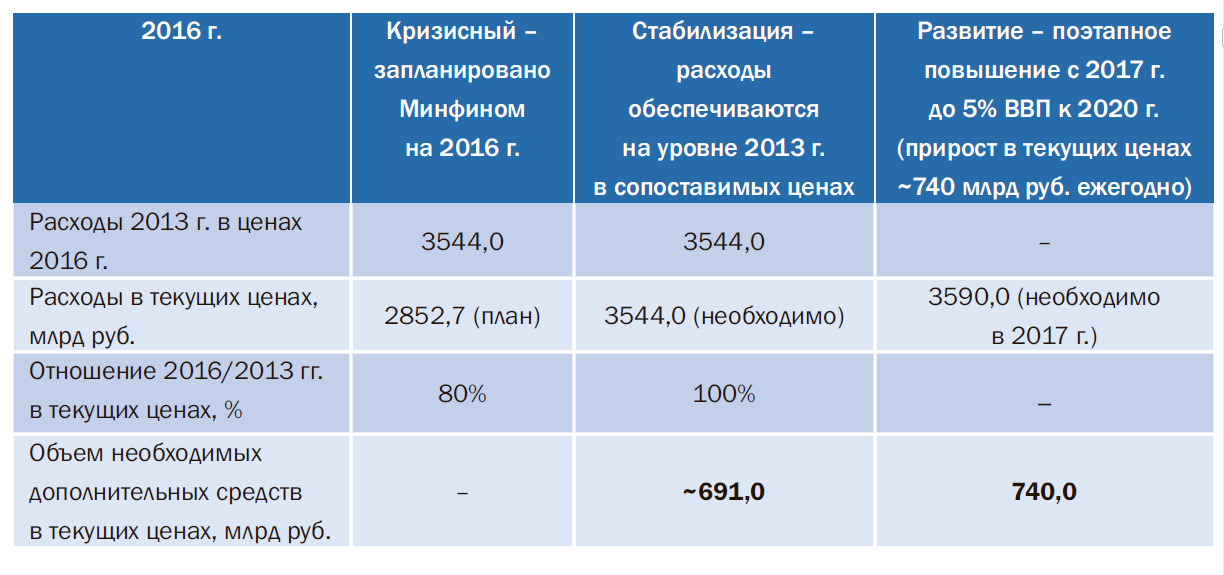
Кризисный сценарий подразумевает финансирование здравоохранения в 2016 г. на уровне запланированного Минфином – 2852,7 млрд руб. Это на 691 млрд руб. меньше, чем расходы в 2013 г. в сопоставимых ценах. Очевидно, что такое существенное снижение финансирования в 2016 г. по сравнению с 2013 г. не позволит оказать объемы бесплатной медицинской помощи на уровне 2013 г. Значит, придется определить приоритетные статьи расходов, т.е. решить, какие виды бесплатной медицинской помощи, в каком объеме и каким категориям граждан будут сохранены на уровне 2013 г., а какие придется сократить и оказывать за счет средств самих граждан или благотворительности.Как было сказано, в здравоохранении могут найтись и дополнительные источники финансовых средств за счет внутриотраслевой экономии. Это в среднем – 170 млрд руб. Однако такая экономия возможна только при принятии ряда управленческих решений, а также при жестком контроле исполнения таких решений со стороны федерального и региональных органов управления здравоохранением.
Второй сценарий – стабилизационный – подразумевает обеспечение в 2016 г. расходов на здравоохранение на уровне 2013 г. в сопоставимых ценах (расходы 2013 г. в ценах 2016 г. составят 3544,0 млрд руб.). Для этого в 2016 г. потребуется дополнительно около 691 млрд руб. к запланированным бюджетным расходам (см. табл. 3). С учетом средств внутриотраслевой экономии это составит около 520 млрд руб.
Такой вариант, как и кризисный, подразумевает жесткую экономию средств и расходование их по приоритетам.
Однако объемы расходов можно будет несколько увеличить по сравнению с кризисным сценарием, а также обеспечить бо'льшие объемы оказания специализированной, в том числе высокотехнологичной медицинской помощи в стационарных условиях.
В результате это позволит остановить рост смертности в стране и приступить к решению базовых проблем здравоохранения.
Третий сценарий – развитие – позволит снизить ОКС до 11,3 случая на 1 тыс. населения и, соответственно, достичь целевого значения ОПЖ в 74 года к 2020–2022гг. Он подразумевает, что с 2017г. произойдет поэтапное увеличение государственных расходов на здравоохранение в 1,4 раза – до 5% ВВП в 2020г. (или до 5800 млрд руб. в текущих ценах).
Такие государственные расходы на здравоохранение в 2020г. (5% ВВП) примерно соответствует тому, сколько сегодня тратят на здравоохранение из государственных источников в «новых» странах ЕС – 5,4% ВВП. Этот вариант развития также нацелен на то, чтобы направить средства на приоритетные направления (как в кризисном и стабилизационном варианте), а также на коренное решение накопившихся проблем в отрасли.
Предложения по приоритетным статьям расходов по кризисному сценарию
Основные статьи расходов и объем средств по ним на 2016 г. по сравнению с 2013 г. представлены в табл. 4. Расходы 2013 г. представлены в ценах 2016 г. Логика выбора приоритетных статей и сохранения объемов расходов по ним на уровне 2013 г. следующая – бесплатно обеспечить доступность самых базовых видов медицинской помощи для широких слоев населения.
Таблица 4. Предложения по распределению средств по статьям расходов в 2016 г.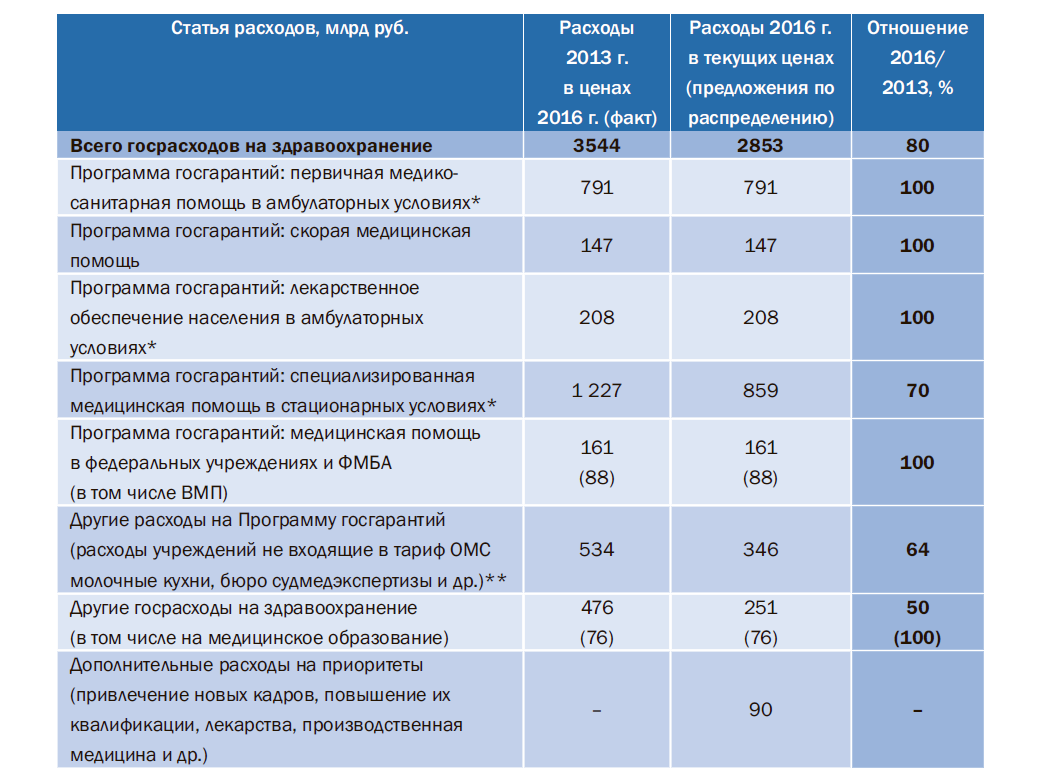
Дополнительные средства (в общем объеме около 3% всех расходов 2016 г., или 90 млрд руб.) предусмотрены для сохранения численности медицинских кадров в амбулаторно-поликлиническом звене на уровне 2013 г., на повышение квалификации всех медицинских работников, дополнительное лекарственное обеспечение населения и развитие производственной и школьной медицины, а также на информатизацию здравоохранения.
На уровне 2013 г. предложено сохранить следующие расходы:
1. Оказание первичной медико-санитарной помощи в амбулаторных условиях, в том числе обеспечение амбулаторно-поликлинической помощи для всех категорий граждан на уровне не ниже 2013 г. Развитие производственной медицины на паритетных началах с работодателями и школьной медицины вместе с Минобразования России. Для сохранения численности медицинских кадров на уровне 2013 г. потребуются дополнительные расходы: предоставление льгот по жилью, индексация заработной платы в соответствии с уровнем инфляции.
2. Оказание скорой медицинской помощи в амбулаторных и стационарных условиях на уровне не ниже 2013г.
3. Оказание специализированной медицинской помощи в экстренной форме в стационарах на уровне не ниже 2013г.
4. Обеспечение населения бесплатными лекарствами в амбулаторных условиях на уровне не ниже 2013г., в том числе дополнительные средства на лекарственное обеспечение детей от 0 до 15 лет и мужчин трудоспособного возраста.
5. Профилактика и оказание медицинской помощи больным инфекционными заболеваниями на уровне не ниже 2013г.
6. Подготовка и повышение квалификации всех медицинских кадров, по этой статье необходимы дополнительные средства, в том числе на повышение квалификации профессорско-преподавательского состава, повышение оплаты его труда, обеспечение вузов клиническими базами, на повышение квалификации уже практикующих врачей и внедрение современных форм и способов повышения квалификации.
Из табл. 4 видно, что на 30% придется сократить расходы на оказание специализированной медицинской помощи в стационарах, на 36% – расходы на Программу госгарантий за счет средств регионов и на 50% – другие госрасходы на здравоохранение, которые финансируются преимущественно за счет федерального и региональных бюджетов.
В том числе:
- на практически все расходы инвестиционного характера (закупка дорогостоящего оборудования и строительство), вплоть до замораживания строительства на последних циклах;
- часть объемов высокотехнологичной медицинской помощи;
- часть объемов специализированной медицинской помощи в плановой форме;
- проведение экстракорпорального оплодотворения (ЭКО);
- медицинской помощи в перинатальных центрах в полном объеме;
- лечение редких (орфанных) заболеваний и др.
Эти расходы придется покрывать за счет личных средств граждан или благотворительности. Для этого потребуется предложить крупным государственным и частным компаниям существенно увеличить объемы расходов на благотворительность.
Следует понимать, что описанный кризисный вариант позволит только приостановить темпы роста смертности в стране и дальнейшее усугубление базовых проблем здравоохранения. Для возвращения значения показателя ОКС на уровень 2013 г. (13,1 случая на 1 тыс. населения) потребуется стабилизационный вариант развития здравоохранения.
Порядок реализации первоочередных мер
Для решения вышеназванных задач целесообразно поручить Минздраву России разработать и приступить к реализации антикризисной программы в здравоохранении.Аналогичные программы должны быть разработаны и обсуждены в каждом субъекте РФ. При этом для повышения эффективности управления отраслью необходимо установить личную ответственность руководителей здравоохранения всех уровней за выполнение результатов антикризисной программы. Потребуется также установить постоянное взаимодействие с населением, проводить анализ жалоб и разъяснительную работу.
Необходимо остановить необоснованные сокращения числа медицинских кадров и стационарных коек в государственных и муниципальных учреждениях. Для этого требуется пересмотреть и обосновать новые целевые показатели «дорожной карты», принятой Распоряжением Правительства РФ от 28.12.2012 № 2599-р.
Крайне важно в бюджете на 2016 г. дополнительно изыскать до 250–260 млрд руб. Это около 1/2 средств, необходимых для финансирования здравоохранения на уровне 2013 г., за вычетом средств внутриотраслевой экономии ({691 – 168} млрд руб.÷2).
Одновременно необходимо ввести строжайшую экономию средств в здравоохранении и приступить к снижению объемов коррупции на всех уровнях. С 2017 г. важно приступить к реализации целевых приоритетных программ. Для этого с 2017 г. необходимо перейти на стабилизационный вариант бюджета здравоохранения, а с 2018 г. – на вариант «развитие». Перечень целевых приоритетных программ, которые следует реализовать с 2017 г.:
- «Первичная медико-санитарная помощь доступна для всех граждан России».
- «Здоровье мужчин трудоспособного возраста – основа национальной безопасности России».
- «Здоровье детей – будущее развитие России».
- «Кадры в здравоохранении решают все».
- «Доступная медико-социальная помощь для граждан старшей возрастной группы».
- «Россия – страна здорового образа жизни» (межведомственная программа на уровне Правительства РФ).
Еще раз необходимо подчеркнуть, что сегодня (в ноябре 2015 г.) для сохранения доступности базовых видов бесплатной медицинской помощи для всего населения самое главное – это разработка бюджета приоритетных расходов и строжайшая экономия средств в здравоохранении. Это позволит сохранить социальную стабильность в стране и снизить темпы роста смертности.
Сведения об авторах:
Стародубов Владимир Иванович – академик РАН, доктор медицинских наук, профессор, заслуженный врач Российской Федерации, академик-секретарь отделения медицинских наук РАН, президент Российского общества по организации здравоохранения и общественного здоровья (РОПОЗ и ОЗ) (Москва)
Улумбекова Гузель Эрнстовна – доктор медицинских наук, руководитель Высшей школы организации и управления здравоохранением (ВШОУЗ), ответственный секретарь Российского общества по организации здравоохранения и общественного здоровья (РОПОЗ и ОЗ) (Москва)
 Высшая школа организации и управления здравоохранением
Высшая школа организации и управления здравоохранением
