Государственные расходы на здравоохранение в 2017 г.
Источники финансирования здравоохранения РФ
В РФ расходы бюджетов бюджетной системы на здравоохранение, или государственные расходы на здравоохранение, складываются из федерального и региональных бюджетов и средств обязательного медицинского страхования (ОМС) (рис. 1).
Рисунок 1. Источники государственного финансирования системы здравоохранения в РФ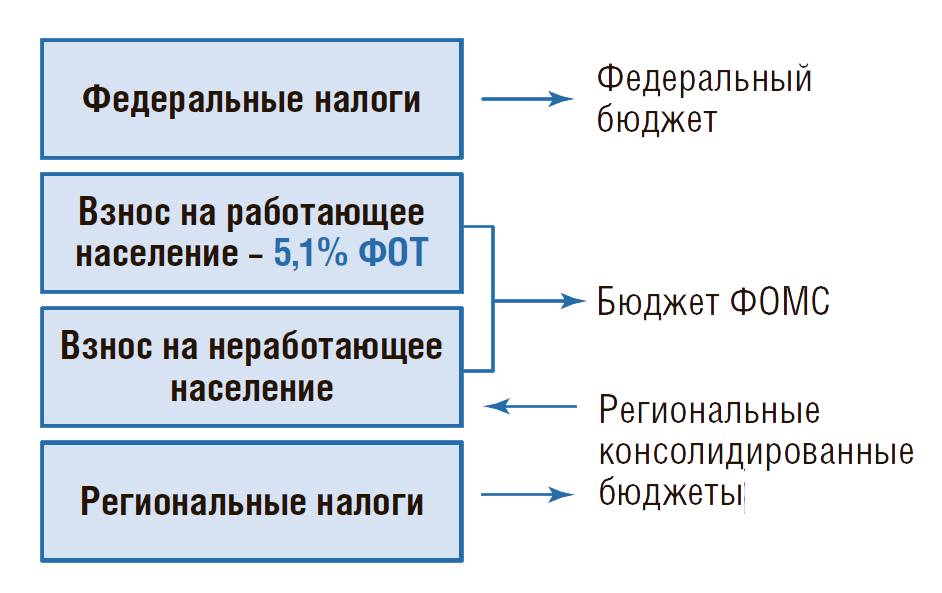
Объем и структура государственных расходов на здравоохранение в 2017 г.
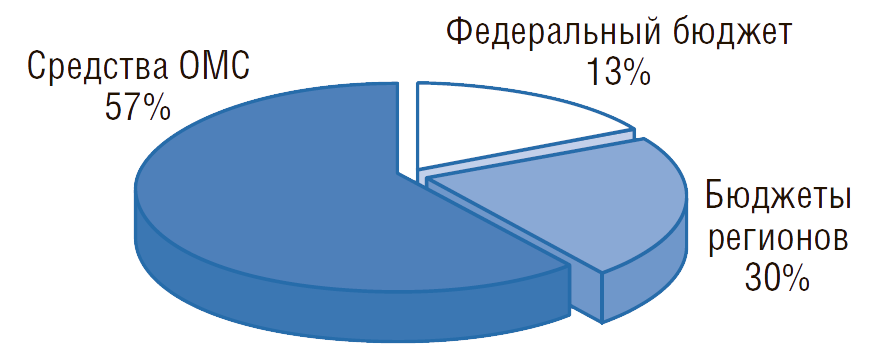
В 2017 г. общие государственные расходы на здравоохранение предусмотрены в сумме 3035,4 млрд руб. Расходы федерального бюджета составят 13% (380,6 млрд руб.) от общих государственных расходов на здравоохранение, расходы ФОМС – 57% (1735,0 млрд руб.), расходы консолидированных бюджетов субъектов РФ – 30% (919,8 млрд руб.).
Структура общих государственных расходов на здравоохранение по источникам представлена на рис.2.
Рисунок 2. Структура общих государственных расходов на здравоохранение в РФ
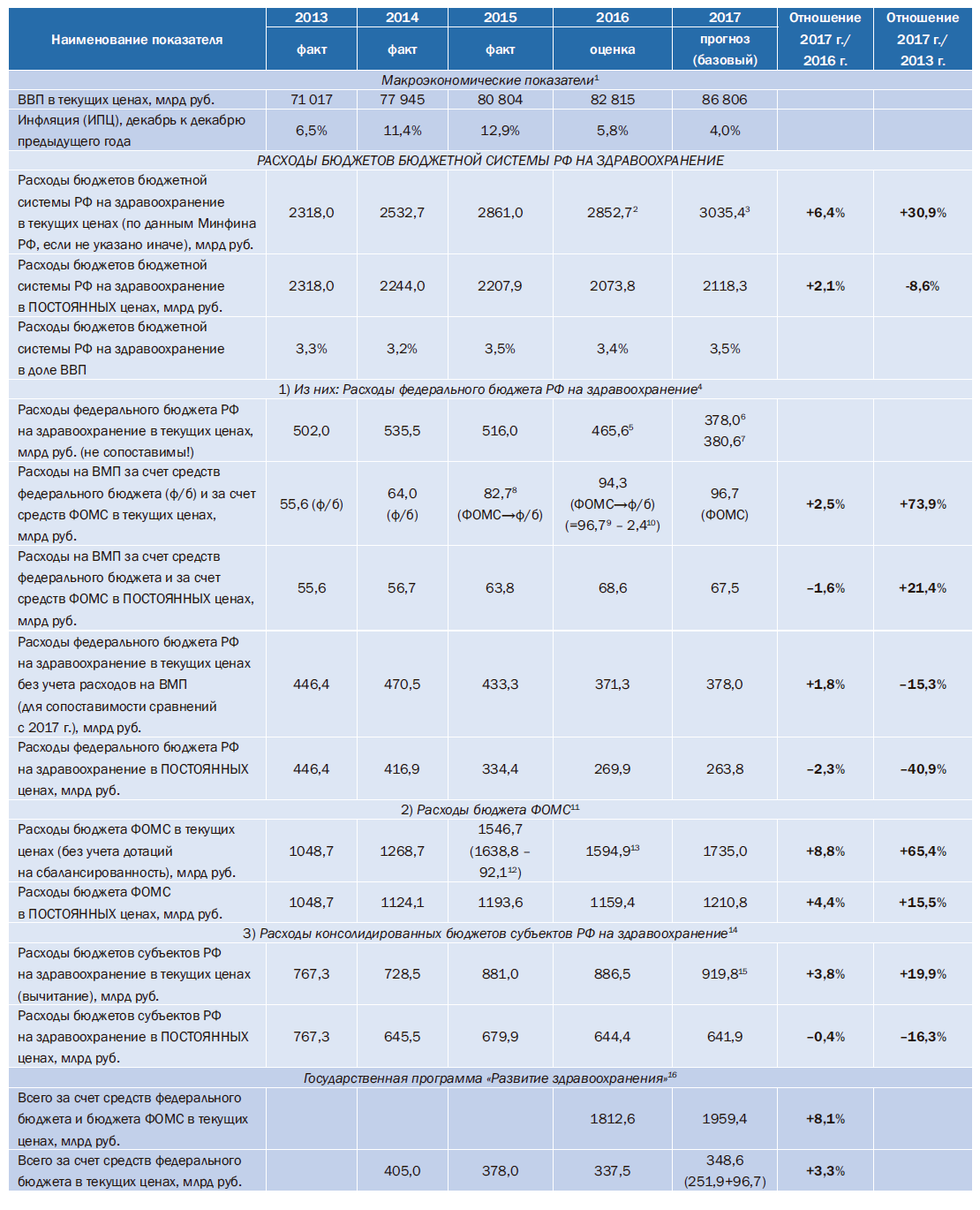
Запланированные государственные расходы на здравоохранение на 2017 г. (3035,4 млрд руб) на 183 млрд руб. (или на 6,4%) больше, чем было запланировано на 2016 г. (2852,7 млрд руб.). С учетом инфляции на 2017 г., представленной в прогнозах социально-экономического развития РФ – по базовому варианту она составляет 4,0%, в реальных (сопоставимых) ценах эти расходы возрастут только на 2,1%. Однако по сравнению с 2013 г. в 2017г. государственные расходы на здравоохранение сократятся на 8,6% в реальных ценах (см. таблицу).
Таблица. Структура расходов бюджетов бюджетной системы РФ на здравоохранение
Анализ бюджета Федерального фонда обязательного медицинского страхования
Проект закона о бюджете Федерального фонда обязательного медицинского страхования (ФОМС) предусматривает общий объем расходов бюджета ФОМС в 2017 г. в сумме 1735 млрд руб., что на 140 млрд руб. (на 8,8%) больше, чем в 2016 г. (1595 млрд руб.). С учетом инфляции (4,0% в 2017 г.) в реальных (сопоставимых) ценах расходы ФОМС в 2017 г. будут только на 4,4% выше, чем в 2016 г., и останутся на уровне 2015 г. (см. таблицу). Объем субвенций из бюджета ФОМС бюджетам территориальных ФОМС (ТФОМС) на оказание территориальных программ ОМС в 2017 г. по сравнению с 2016 г. возрастет на 10% (или на 154 млрд руб.), в реальных ценах – на 6%.
Однако объем запланированных субвенций 2017 г. практически останется на уровне их фактического объема в 2015 г. в реальных ценах. Увеличение объема расходов ФОМС в 2017 г. стало возможно в результате того, что из расходов ФОМС в 2016 г. исключается межбюджетный трансферт, предусмотренный в ФЗ «О бюджете ФОМС на 2016 г.» в размере 91,2 млрд руб. (дотация на сбалансированность федеральному бюджету). По итогам 2016 г. эта сумма сформирует профицит на счетах ФОМС в размере 66,8 млрд руб.
Из пояснительной записки к законопроекту «О бюджете ФОМС на 2017– 2019 гг.» от ноября 2016 г. следует, что эта сумма в 2017 г. в объеме 29 млрд руб. (в 2018 г. – 70,6 млрд руб.) пойдет на покрытие дефицита бюджета ФОМС, а также на решение вопроса о повышении оплаты труда медицинских работников в соответствии с указом Президента РФ № 597 от 12 мая 2012 г. Однако в пояснительной записке к первой версии законопроекта от 30 сентября 2016 г. было написано, что на указанные цели в 2017 г. необходимо 70,7 млрд руб., а в 2018 г. – 196,6 млрд руб. В результате неясно, какой объем средств необходим на дополнительные расходы в связи с повышением оплаты труда медицинских работников, а какой – на покрытие дефицита бюджета ФОМС на осуществление текущей деятельности хотя бы на уровне предшествующего года.
Как следствие, нельзя сделать вывод о реальном увеличении расходов ФОМС в 2017г. Согласно пояснительной записке к законопроекту, бюджет ФОМС позволяет решить задачу по повышению оплаты труда медицинских работников в соответствии с указом Президента РФ № 597 от 12 мая 2012г. (в 2017г. врачам – 180%, среднему медицинскому персоналу – 90% по отношению к средней оплате труда в эконо- мике). Однако, как было указано выше, необходимо указать размер дополнительных расходов ФОМС по этой статье.
Следует также учесть, что переходящий остаток средств на счетах ФОМС за предшествующий год формируется в результате перечисления в него средств из бюджетов ТФОМС за оказанную, но не полностью оплаченную медицинскую помощь в декабре. Соответственно, эта неоплаченная медицинская помощь ложится финансовым бременем на следующий год и увеличивает размер дефицита реализации территориальных программ ОМС.
На момент принятия настоящего закона не оценен дефицит финансирования территориальных программ ОМС в субъектах РФ. Для справки: в 2014 г. общий дефицит реализации территориальных программ государственных гарантий (финансируемых из средств бюджетов регионов и ОМС), по данным Минздрава России, составил 119 млрд руб., в 2015 г., по данным Счетной палаты, – 132 млрд руб. Не оценена сумма, которая будет затрачена на включение дополнительных 4 видов ВМП в базовую программу ОМС.
В ситуации незначительного роста общего объема бюджета ФОМС включение дополнительных видов помощи в базовую программу ОМС будет снижать расходы по остальным статьям этой программы или сделает невозможным оказание вновь включенных видов медицинской помощи.
Выделение в 2017 г. бюджетных ассигнований в объеме 3,2 млрд руб. на единовременные компенсационные выплаты по программе «Земский доктор» (в размере 1 млн руб. для каждого врача) недостаточно эффективно. По данным ОНФ, исполнение программы в 2012 г. составило 96%, в 2013 г. – 74%, в 2014 г. – 57%, в 2015 г. – 72%. ФОМС расчеты по эффективности этой программы за предшествующий период не привел (указано только, что с 2012 г. эти выплаты получили 20,3 тыс. медицинских работников).
Вызывает сомнение целесообразность ежегодных статей расходов в бюджете ФОМС на изготовление и доставку полисов медицинского страхования (1,3 млрд руб. в 2017 г.) и на приобретение жилья (52 млн руб. в 2017 г.). Так, в бюджете ФОМС на 2013–2017 гг. расходы на приобретение жилья для работников фонда (раздел «Социальная политика», статья «Единовременная социальная выплата для приобретения или строительства нового жилого помещения…») составили 279,5 млн руб. (в среднем для 60 сотрудников). Расходы на изготовление и распространение полисов с 2013 по 2017 г. включительно составили 8,9 млрд руб. Эти расходы представляются завышенными и неоправданными. Если добавить к ним средства, которые оседают в частных страховых медицинских организациях в качестве прибыли (по экспертным оценкам – около 16 млрд руб.), получается, что около 18 млрд руб. из средств бюджета ФОМС расходуется неэффективно.
Анализ расходов федерального бюджета и консолидированных бюджетов субъектов РФ
Расходы федерального бюджета в 2017 г. по сравнению с 2016 г. возрастут только на 2% в текущих ценах, в реальных ценах сократятся на 2,3%, а по сравнению с 2013 г. – на 41%.
Следует учитывать, что при сравнении расходов федерального бюджета в 2013–2017 гг. их необходимо приводить в сопоставимые значения с учетом включения или исключения расходов на высокотехнологичную медицинскую помощь (см. таблицу).
Расходы консолидированных бюджетов субъектов РФ в 2017 г. по сравнению с 2016 г. сохранятся практически на том же уровне в реальных ценах. Однако в регионах РФ ежегодно складывается дефицит финансирования территориальных программ, финансируемых за счет средств этих бюджетов. Например, в 2015г., по данным Счетной палаты, этот дефицит составил 127 млрд руб. Соответственно на эту сумму населению не оказана медицинская помощь. Покрытие дефицита за 2016 г. необходимо дополнительно учитывать в расходах 2017г.
Динамика объемов медицинской помощи, оказываемой населению РФ бесплатно, с 2013 по 2015 г.
Сокращение объемов государственных расходов с 2013 по 2015 г. уже привело к снижению обеспеченности врачами, стационарными койками и объемами медицинской помощи, оказываемой населению РФ бесплатно. Так, число врачей, работающих в государственных и муниципальных медицинских организациях, снизилось на 25,5 тысяч, или на 7,5%. При этом большинство из них работает с максимально допустимым коэффициентом совместительства – 1,5, т.е. их дальнейшее сокращение приведет к снижению возможности обслуживать имеющиеся потоки пациентов. Число стационарных коек снизилось на 83 тыс., соответственно уменьшились и объемы медицинской помощи (рис. 3). Объемы посещений поликлиник с профилактической целью снизились на 7%, обращения по поводу заболеваний – на 25%, вызовы скорой медицинской помощи – на 12%, случаи госпитализации в стационар – на 12%. При этом количество больных людей в стране не уменьшилось.
Рисунок 3. Объемы медицинской помощи по программе государственных гарантий бесплатного оказания гражданам медицинской помощи в 2013–2015 гг.
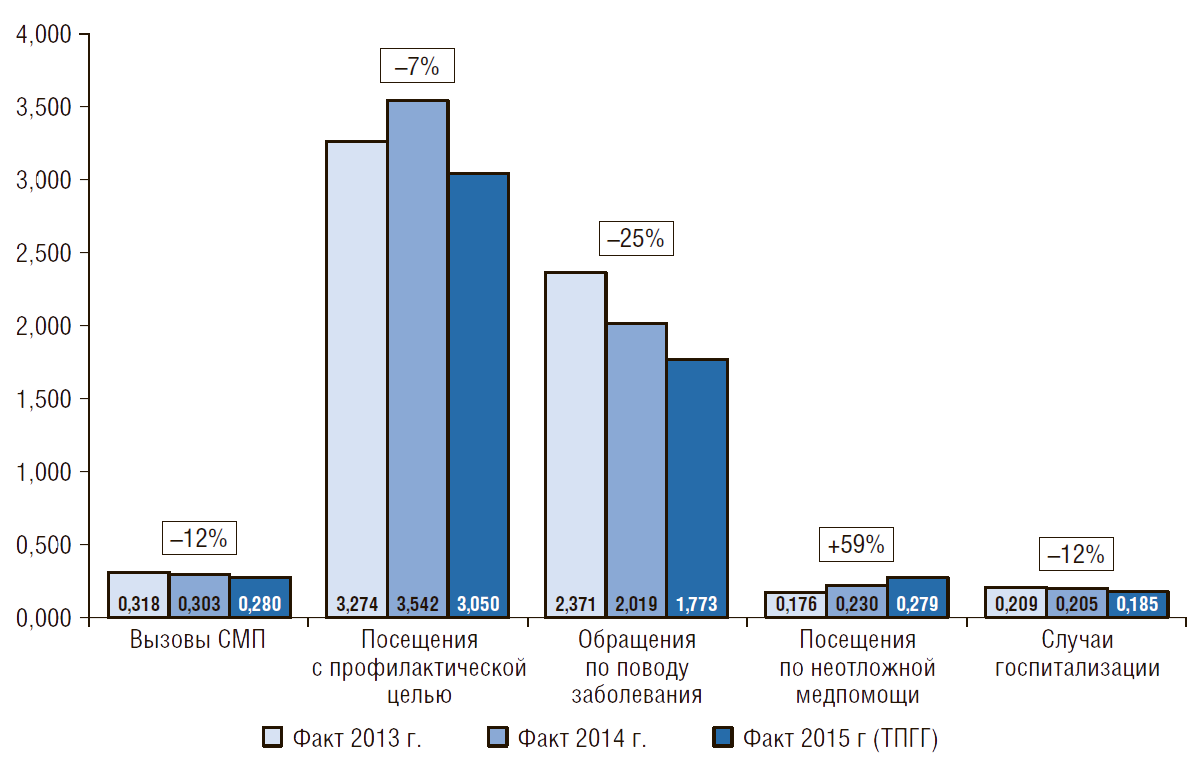
Данные за 2015 г. – без учета медицинской помощи, оказанной за счет средств федерального бюджета (полных данных в открытом доступе нет). Источник: доклады о реализации Программы государственных гарантий оказания бесплатной медицинской помощи за 2013–2014 гг.; Государственный доклад о реализации государственной политики в сфере охраны здоровья за 2015 г. (Минздрав России)
В 2017 г. общие государственные расходы на здравоохранение в текущих ценах возрастут на 6,4%, с учетом инфляции – на 2%. По сравнению с 2013 г. в 2017 г. государственные расходы на здравоохранение сократятся на 8,6% в реальных (сопоставимых) ценах.
При оценке расходов на 2017 г. необходимо учитывать, что в регионах РФ ежегодно складывается дефицит финансирования территориальных программ государственных гарантий как за счет средств ОМС, так и за счет средств региональных бюджетов за предшествующий период. Соответственно, населению на сумму дефицита ежегодно не оказывается бесплатная медицинская помощь, а покрытие дефицита необходимо учитывать в расходах на 2017 г. Снижение объемов государственных расходов с 2013 по 2015 г. уже привело к снижению объемов бесплатной медицинской помощи за этот период.
Все это говорит о том, что в 2017 г. по сравнению с 2016 г. доступность бесплатной медицинской помощи, которая напрямую определяется расходами бюджетов бюджетной системы, населению не возрастет.
Приоритетные расходы здравоохранения РФ в условиях отсутствия роста финансирования
Приоритеты расходования средств вытекают из анализа состояния здоровья населения РФ. Действительно, в результате системных мер, реализуемых в здравоохранении РФ, удалось добиться снижения младенческой смертности. Однако этот показатель существенно не влияет на общие показатели смертности в стране. Младенческая смертность составляет только 0,7% в структуре всех смертей в РФ (12,7 тыс. из 1,9 млн умерших в 2015 г.).
В реальности в последние годы в РФ общий коэффициент смертности (число умерших от всех причин на 1 тыс. населения в год) стагнирует на уровне 13,0–13,1 случаев, т.е. установленные в государственной программе «Развитие здравоохранения» цели не достигнуты. Согласно этой программе, смертность в РФ должна была существенно снизиться и составить 12,5 случаев на 1 тыс. населения в 2015г.
Сегодня главная проблема здоровья населения РФ – это сверхсмертность мужчин, особенно в трудоспособном возрасте: 365 тыс. умерших в 2015 г., или 80% от всех умерших в трудоспособном возрасте. В результате ожидаемая продолжительность жизни мужчин в РФ на 8 лет меньше, чем у мужчин в «новых-8» странах ЕС, близких к РФ по уровню экономического развития («новые-8» страны ЕС включают Чехию, Эстонию, Венгрию, Латвию, Литву, Польшу, Словакию и Словению). Замедление улучшения показателей здоровья населения в РФ, которое наблюдалось вплоть до 2013 г., во многом связано со снижением доступности бесплатной медицинской помощи и государственного финансирования здравоохранения.
Вместе с тем достижения Приоритетного национального проекта «Здоровье» (2006–2010гг.) и программы модернизации здравоохранения (2011–2012гг.), которые реализовывались по инициативе президента, позволили добиться существенного улучшения показателей здоровья населения в предшествующие периоды. Так, с 2005 по 2013 г. смертность населения РФ постоянно снижалась, всего – на 19% (с 16,1 случая до 13,0 случаев на 1 тыс. населения в год соответственно). Это и привело к росту ожидаемой продолжительности жизни на 5,4 года (с 65,4 до 70,8 года соответственно).
Исходя из того, что расходы на здравоохранение в 2017 г. останутся практически на уровне 2015 г. в реальных ценах, главная цель политики здравоохранения на 2017–2018 гг. должна быть направлена на обеспечение доступности бесплатной медицинской помощи большинству населения РФ. Это поможет сохранить социальную стабильность в обществе, не допустить ухудшения показателей здоровья населения и создать предпосылки для существенного улучшения этих показателей в 2019–2020 гг. Для этого необходимо повысить эффективность расходования имеющихся ресурсов здравоохранения (финансовых, кадровых, материально-технических) путем выделения приоритетных статей расходов, обеспечивающих доступность медицинской помощи массовым и малообеспеченным группам пациентов, а также путем снижения непроизводительных потерь.
Основными приоритетами должны стать сохранение здоровья российских мужчин и детей.
Приоритетные статьи расходов:
1. Поэтапное повышение оплаты труда медицинских работников. Дальнейшее сокращение медицинских кадров недопустимо и приведет к еще большему снижению доступности медицинской помощи. Соответственно, необходимо предусмотреть поэтапное увеличение заработной платы медицинских работников по категориям.
2. Реализация программы по оказанию первичной медико-санитарной помощи мужчинам на производстве (совместно с работодателями).
3. Поэтапное расширение категорий населения, которым государство компенсирует расходы на лекарственные средства в амбулаторных условиях. Например, с 2017 г. лекарствами можно обеспечить граждан трудоспособного возраста, страдающих болезнями системы кровообращения, с 2018 г. – детей и подростков от 0 до 18 лет, с 2019 г. – другие категории пациентов.
4. Развитие стационарных отделений скорой медицинской помощи в крупных региональных стационарах. Создание современных отделений скорой медицинской помощи с приемно-диагностическим отделением позволит значительно повысить доступность и качество оказания экстренной медицинской помощи населению, а также одновременно повысит эффективность использования дорогостоящего коечного фонда стационаров.
5. Поэтапное развитие информатизации в здравоохранении. В 2017 г. необходимо разработать программу информатизации здравоохранения РФ, а также актуализировать документооборот медицинских организаций для разработки типовой информационной системы, после 2017 г. приступить к информатизации медицинского образования. Снижение непроизводительных потерь (резервы повышения эффективности):
6. Повышение качества и безопасности медицинской помощи, в том числе массовое повышение квалификации медицинских работников. Разработка комплексной программы повышения качества и безопасности медицинской помощи в РФ, включая инфекционную безопасность пациентов в стационарных условиях.
7. Обучение организаторов здравоохранения эффективному расходованию средств медицинских организаций: управлению потоками пациентов, рациональному использованию времени персонала, операционных и других площадей, дорогостоящего диагностического оборудования.
8. Закупка преимущественно отечественных лекарственных препаратов и дженериков (небрендированных лекарственных средств) при одновременном контроле качества их производства и эффективности дистрибуции.
9. Контроль бережливого и рационального использования финансовых средств при закупке лекарств и медицинских изделий (расходных материалов).
10. Снижение числа дублирующих и неэффективных проверок медицинских организаций и отчетности. Например, только по контролю качества медицинской помощи существует более 14 видов несогласованных между собой проверок. Это позволит высвободить время медицинских работников для выполнения своих непосредственных обязанностей.
Для формирования дополнительных средств по вышеуказанным приоритетным статьям потребуется провести временную консервацию всего начатого и запланированного строительства крупных объектов здравоохранения (за исключением ФАПов), в том числе строительство новых перинатальных центров, которое предполагает оказание помощи только очень небольшим группам пациентов, ограничивая средства для большинства из них (показано, что уже построенные в РФ перинатальные центры дополнительно спасают жизни только 260 младенцев в год).
Одновременно необходимо разрабатывать и реализовывать комплексные программы по формированию у населения здорового образа жизни, в том числе по снижению потребления алкоголя и табака, питанию детей и подростков в учебных заведениях.
 Высшая школа организации и управления здравоохранением
Высшая школа организации и управления здравоохранением