Реализация индивидуальных программ повышения качества управления ресурсами в стационарных организациях государственной системы здравоохранения
Оказание населению медицинской помощи в стационарных условиях является наиболее дорогостоящим видом медицинских услуг. Правительством Российской Федерации ежегодно утверждается программа государственных гарантий бесплатного оказания гражданам медицинской помощи, включая специализированную, в том числе высокотехнологическую медицинскую.
Финансирование медицинских организаций, которые в рамках утвержденной программы, предоставляют гражданам бесплатную медицинскую помощь, осуществляется за счет бюджетных субсидий и средств обязательного медицинского страхования. В условиях ограниченного финансирования сферы здравоохранения перед каждой медицинской организацией ставится цель – эффективно и качественно управлять ресурсами, чтобы обеспечить выполнение максимально возможных объемов медицинской помощи для населения.
Управление эффективностью связано с тем, что они рассчитывают и анализируют большое количество показателей, и только небольшая их часть может показать реальную эффективность организации (Robert S. Kaplan, David P. Norton, 2014). В европейских странах рост расходов в сфере здравоохранения объясняется не только использованием новейших дорогостоящих медицинских технологий, но и увеличением потребности в медицинских услугах в связи со старением населения и ростом продолжительности жизни. Так, например, Национальное аудиторское управление Англии, оценивая результаты финансово-экономической деятельности медицинских трастов Национальной системы здравоохранения в 2011–2016гг., пришло к заключению, что в условиях демографических изменений рост расходов на медицинскую помощь неизбежен.
В период между 2006–2007 гг. и 2012–2013гг. потребность в госпитализации в Англии выросла с 12,6 до 14,6 млн человек, т.е. на 16%. С 2001 по 2011 г. число жителей старше 85 лет выросло в 3,5 раза. Как показывают прогнозы аналитиков, к 2022 г. это потребует создания в больницах дополнительно 6,2 млн круглосуточных коек, что означает необходимость строительства 22 больниц на 800 коек каждая.
В целях оценки деятельности медицинских организаций, оказывающих медицинскую помощь в больницах, разрабатываются специальные показатели, позволяющие определить эффективность использования имеющихся ресурсов и качество предоставляемых больницами медицинских услуг.
Во многих странах внедряются системы менеджмента и системы качества, которые основаны на показателях PATH (Performance Assessment Tool for Quality Improvement in Hospitals), предложенных Всемирной организацией здравоохранения (ВОЗ). Инструмент PATH разработан Европейским региональным бюро ВОЗ для обеспечения больниц методической поддержкой при сборе информации о достигнутых результатах, их сравнении с результатами других больниц и подготовке мероприятий по улучшению качества медицинской помощи.
Мониторинг качества оказания медицинских услуг в многопрофильных больницах с использованием показателей PATH осуществляется по 6 направлениям: по результативности клинической работы, эффективности, ориентированности на персонал, ответственному управлению, безопасности и ориентированности на потребности пациентов. Следует отметить, что приказом № 632 Департамента здравоохранения г. Москвы (далее – ДЗМ) от 29.07.2015 (с изменениями) утверждены критерии оценки эффективности и результативности деятельности руководителей государственных учреждений г.Москвы, находящихся в ведении ДЗМ. Предполагается оценивать деятельность больничных учреждений по двум основным критериям: по эффективности и по качеству лечения. В основу оценки эффективности вошли показатели, характеризующие финансово-экономическое направление деятельности медицинских организаций (доля немедицинских расходов, доля административно-хозяйственного и управленческого персонала и др.). Качество лечения оценивается на основе значений показателей, таких как доля повторных госпитализаций, динамика больничной летальности, хирургическая активность и пр.
Эффективность медицинской деятельности в значительной степени зависит от достаточности финансовых средств и других ресурсов, а также от качественного управления, имеющимися ресурсами. Приказом ДЗМ № 622 от 15.07.2016 предписано внедрение Стандарта качества управления ресурсами в государственных учреждениях ДЗМ (далее – СКУР). В число больниц, участвующих в данном проекте, вошло 71 учреждение, в том числе 38 боль- ниц, из них 5 детских, 16 специализированных больниц, в том числе 4 госпиталя для ветеранов, 17 научно-практических центра и научно-исследовательских института, специализирующихся в различных видах медицинской деятельности.
По итогам работы в 2015г. каждым учреждением определен исходный уровень значений по 29 показателям СКУР. Утверждены индивидуальные программы повышения качества управления ресурсами (далее – ИППКУР), в которых обозначены плановые (целевые) показатели на конец 2016 и 2017гг., а также разработаны планы мероприятий по достижению плановых показателей. Результат внедрения СКУР и реализации ИППКУР оценивали на основе отчетов учреждений по итогам 201 г.
Достигнутые значения показателей сопоставляли с результатами 2015 г. и запланированными значениями показателей. Методика СКУР предусматривает возможный пересчет значений показателей в баллы, что позволяет сопоставить качество управления ресурсами больниц с амбулаторно-поликлиническими учреждениями и стоматологическими поликлиниками, которые также участвуют в проекте внедрения СКУР. В рамках исследования больницы (всего 71) разделены на 4 подгруппы, что позволило сопоставить достигнутые значения показателей, а также балльные оценки и выявить лидеров и аутсайдеров среди учреждений и подгрупп, в которые они объединены. Методикой СКУР предусмотрена оценка деятельности учреждений в разрезе показателей и областей управления, в которые входят от 1 до 10 показателей (всего – 29 показателей).
Расчет балльных оценок позволяет построить рейтинг подгрупп медицинских организаций и определить в нем место больниц. Как видно на представленной диаграмме все подгруппы больниц находятся в середине рейтинга. Минимальное количество баллов набрала подгруппа специализированные больницы, госпитали – 16,17 балла (аутсайдер), а максимальное – научно-практические центры и научно-исследовательские институты (далее НПЦ и НИИ) – 19,95 балла (лидер) (см. рисунок).
Рейтинг подгрупп медицинских организаций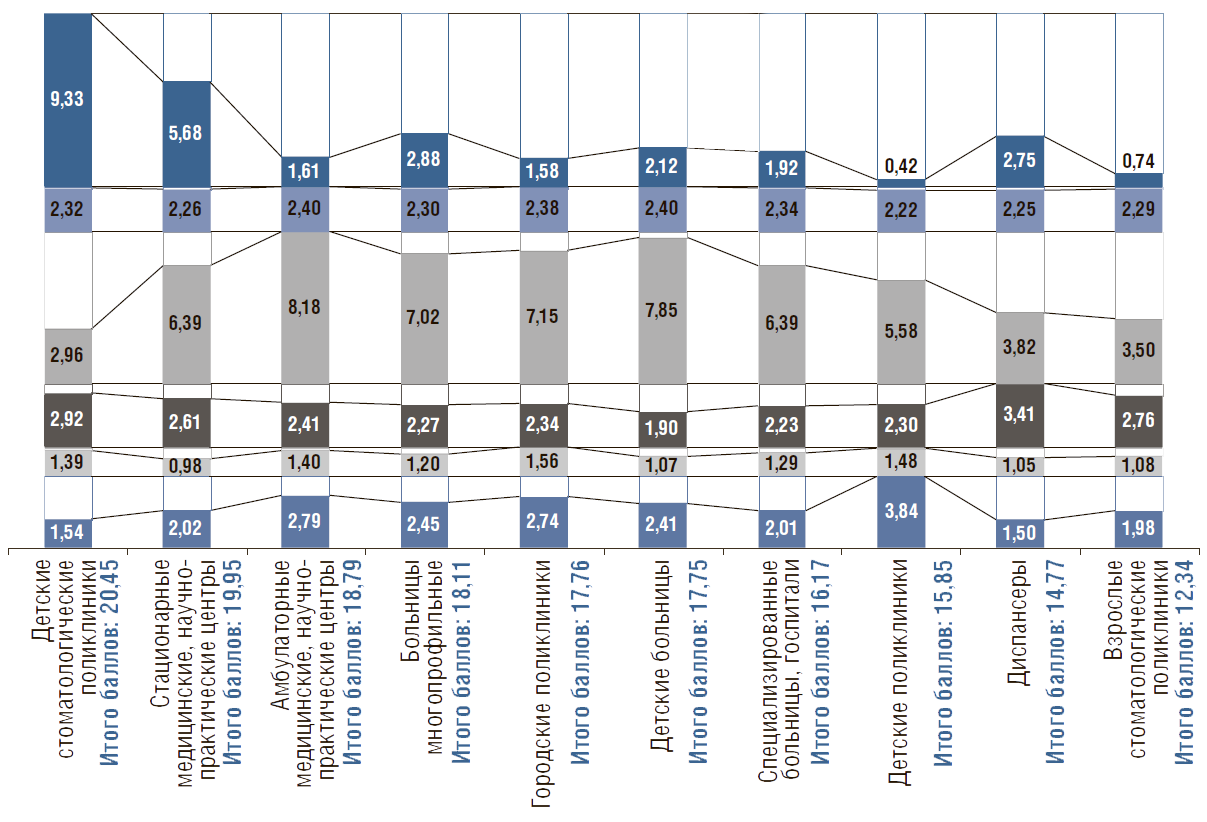
Анализ балльных оценок по каждой отдельной области свидетельствует о том, что лидер имеет самые высокие оценки только в областях «Деятельность, приносящая доход и другие внебюджетные источники доходов» (5,68) и «Управление имуществом» (2,61), а аутсайдер получил самую высокую балльную оценку в области «Управление закупками» (1,29).
В других областях лидерами оказались подгруппа детские больницы – «Управление персоналом» (7,85), «Раскрытие информации» (2,40) – и подгруппа больницы многопрофильные – «Финансовый/операционный менеджмент» с оценкой 2,45 балла. Разница в балльных оценках по каждой области между подгруппами учреждений в основном не превышает 1 балла. Исключение составляет область «Деятельность, приносящая доход и другие внебюджетные источники доходов», в которой лидер (НПЦ и НИИ) почти на 3 балла опережает своего ближайшего конкурента – подгруппу больницы многопрофильные.
Чтобы определить, какие показатели оказали решающее значение и за счет чего те или иные учреждения добились высокого результата, целесообразно провести более детальное исследование. Область «Деятельность, приносящая доход и другие внебюджетные источники доходов» включает только один показатель – долю поступлений из внебюджетных источников в общем объеме начисленных поступлений (№ 29). Сопоставление результатов 2015 и 2016 гг. показывает рост значений показателей в каждой подгруппе учреждений.
Согласно приведенным в табл. 1 цифрам, самый высокий рост отмечается у подгруппы НПЦ и НИИ, причем этот рост обеспечило только 1 учреждение из 17, составляющих данную подгруппу. Если рассматривать значения показателя и его изменение за год по каждому отдельному учреждению, можно увидеть, что в некоторых из них значение показателя снизилось. Отсюда можно сделать вывод, что, кроме самого значения показателя, для оценки деятельности учреждения следует учитывать и изменения показателя за отчетный период, так как отдельные учреждения ограничены в своих возможностях обеспечить поступление доходов из внебюджетных источников. Однако положительные тенденции должны оцениваться и влиять на итоговую балльную оценку учреждения. Для этой цели может быть разработан стандартизированный показатель, который более объективно определит эффективность деятельности учреждения в отчетном периоде.
Таблица 1. Значения показателя № 29 и его изменения в 2016г. по сравнению с 2015г.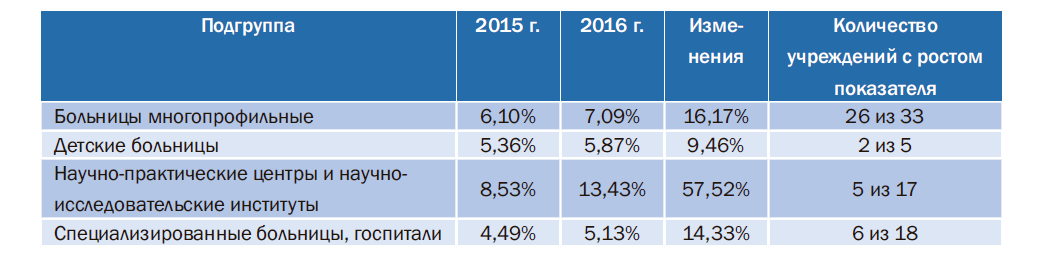
Целесообразно изучить наличие корреляции между показателем № 29 (доля внебюджетных доходов) и показателями № 3 (удельный вес оплаты труда в начисленных расходах учреждения), № 4 [доля фонда труда административно-управленческого персонала (АУП) в общих расходах на оплату труда учреждения] и № 7 (отношение доходов учреждения к начисленным расходам учреждения) (табл. 2).
Таблица 2. Динамика изменений отдельных показателей в 2016г. по сравнению с 2015г.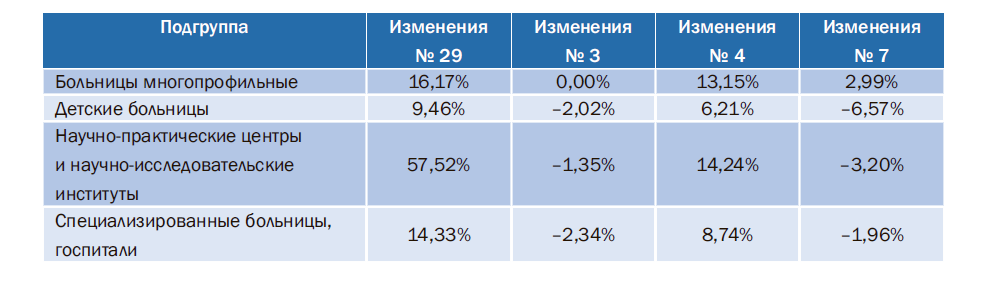
Полученный результат показывает, что только по одному сравниваемому показателю № 4 можно увидеть убедительный рост значения показателя. Ухудшился и показатель соотношения доходов и расходов (№ 7) в трех подгруппах учреждений из четырех, за исключением больниц многопрофильных. При этом, несмотря на рост значения показателя, оно так и не достигло 1-го уровня сложности (100%) и остановилось на величине 97,7%. Дефицит закрывался за счет остатков средств предыдущего периода.
На примере исследования, в которое вошли учреждения лидер (Л) и аутсайдер (А) по значению показателя № 29 в 2016г. из каждой подгруппы больниц, можно проанализировать решения, принимаемые в каждом конкретном учреждении в целях повышения качества управления ресурсами (табл. 3). Следует прежде всего выделить факт, что независимо от изменений доли доходов из внебюджетных источников, изменения по показателю № 3 (удельный вес фонда оплаты труда) носят незначительный характер и практически не превышают 7,5%. Но в случае лидера НПЦ и НИИ наблюдается картина, при которой значительное увеличение доли внебюджетных доходов сопровождается снижением удельного веса ФОТ при одновременном, значительном повышении доли фонда труда АУП.
Таблица 3. Динамика изменений значений отдельных показателей в медицинских организациях- лидерах (Л) и организациях-аутсайдерах (А) Подгруппа Изменения 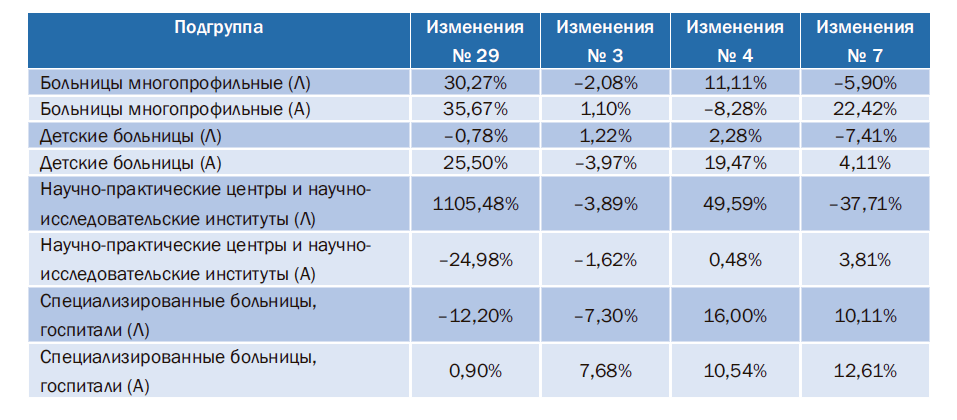
Аналогичные действия можно отметить у аутсайдера из подгруппы детские больницы и у лидеров из подгрупп специализированные больницы и больницы многопрофильные. Что касается изменений показателя № 7, характеризующих отношение дохода и расходов, у всех аутсайдеров значение этого показателя улучшилось, а у лидеров расходы выросли. При этом лидер подгруппы НПЦ и НИИ значительно ухудшил значение показателя № 7 несмотря на рост доходов из внебюджетных источников. Следует отметить, что данное учреждение имело в 2015 г. значение показателя № 7 на уровне свыше 120%, а в 2016 г. этот показатель составил около 80%, т.е. полностью израсходованы остатки прошлых лет, а также весь прирост дохода, полученного за счет внебюджетных доходов.
Конечно, для выяснения действий, побудивших учреждение принимать те или иные решения в интересах проводимой деятельности, необходимо изучить всю финансово-экономическую и управленческую деятельность учреждения. Однако результаты, полученные в рамках СКУР, позволяют обратить внимание на качество управления ресурсами в данном учреждении.
Исследуя вопросы, связанные с экономикой учреждения, следует обратить внимание на следующие показатели, предусмотренные методикой СКУР: среднее количество заявок на 1 лот по конкурентным процедурам закупок (№ 12) и удельный вес суммы закупок, осуществленных через совместные торги в общей сумме конкурентных закупок (№ 13). Доля самостоятельных торгов определяется с помощью показателя № 13; понятно значение конкурентных процедур (№ 12), проводимых учреждением самостоятельно.
В табл. 4 представлен расклад по подгруппам больниц; можно выделить наиболее успешно и эффективно осуществляющие закупку товаров, работ и услуг. Следует отметить, что 1-й уровень сложности по показателю № 12 начинается с 3 заявок на 1 лот и, как показывают данные, приведенные в таблице, подгруппа детских больниц, улучшила значения показателя, но так и не смогла достигнуть 1-го уровня сложности. При этом необходимо отметить, что по показателю № 13 для данной подгруппы учреждений произошли значительные изменения: выросла доля закупок по совместным торгам.
Таблица 4. Значения показателей из области управления закупками и динамика их изменений в 2016г. 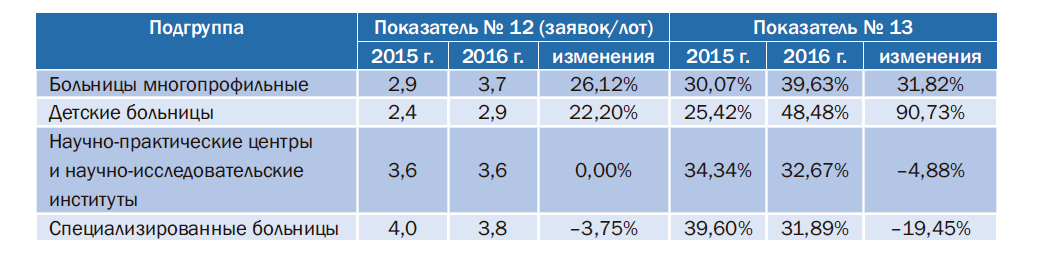
Хотелось бы отметить позитивные тенденции подгруппы многопрофильных больниц, которые наравне с ростом доли совместных торгов улучшили показатель № 12, характеризующий более качественную подготовку конкурсной документации для проведения торгов. В то же время специализированные больницы уменьшили свою долю в совместных торгах, но самостоятельно проведенные торги показали, что показатель № 12 ухудшился – в них приняло участие меньше заинтересованных организаций. Подобные сравнения и изменения отдельных показателей требуют проведения анализа происходящих изменений и служат источником включения в проработку руководителем учреждения причин изменений значений отдельных показателей.
Из области «Управление персоналом» целесообразно сопоставить показатели № 22 «Отношение уволившихся сотрудников к среднесписочной численности сотрудников», № 23 «Доля сотрудников младше 50 лет в среднесписочной численности сотрудников» и № 25 «Доля врачей с высшей и первой квалификационной категориями» (табл. 5).
Таблица 5. Значения отдельных показателей из области управления персоналом и динамика их изменений в 2016г.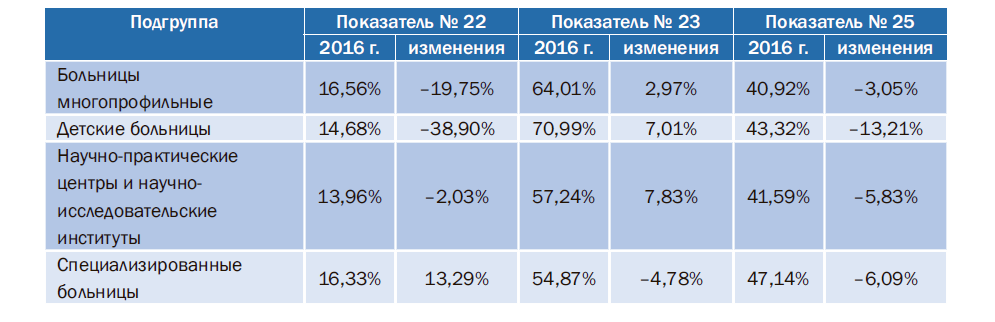
Анализ вышеуказанных показателей позволит проследить тенденцию изменений состава персонала в медицинских учреждениях и определить задачи на ближайшие годы, чтобы не допускать ухудшения доступности и качества медицинской помощи в результате оптимизации численности персонала. Как видно из данных, представленных в табл. 5, во всех подгруппах учреждений в 2016 г. доля уволившихся сотрудников ниже, чем в 2015 г. Это свидетельствует о стабилизации кадрового состава персонала после проведенных мероприятий по оптимизации численности персонала. Особенно это заметно в подгруппе детских больниц. При этом выросла доля сотрудников младше 50 лет во всех подгруппах, за исключением специализированных больниц, где данный показатель несколько ухудшился. Можно предположить, что омоложение кадрового состава произошло за счет увольнения возрастных сотрудников.
Методика СКУР не предусматривает разделения уволившихся на медицинский и немедицинский персонал, так же как и возрастные группы определяются исходя из численности всех сотрудников, а не только медицинского персонала. В целях уточнения влияния происходящих изменений на возможности учреждения оказывать медицинскую помощь необходим более глубокий анализ ситуации.
Можно продолжить изучение изменений по показателю № 25 и отметить, что увольнения повлияли на долю врачей, имеющих высшую и первую квалификационные категории, а значит, уволилась часть возрастных, но опытных врачей. Таким образом, показатели, включенные в методику СКУР, позволяют определить основные направления для более тщательного изучения деятельности медицинской организации и происходящих в ней процессов, особенно если отмечается негативная тенденция по изменению значений отдельных показателей или их группы.
Результаты исследования отчетов медицинских организаций по итогам 2015 и 2016 гг. показывают явные позитивные тенденции изменений показателя № 2 «Удельный вес немедицинских расходов в начисленных расходах учреждения». Показатель № 2 улучшился как в группе стационарных, так и в группе амбулаторно-поликлинических учреждений. При этом если большинство стационарных учреждений в 2016г. по данному показателю достигло 2-го уровня сложности (≤21% и >18%), то большинство амбулаторно-поликлинических учреждений находится на 3-м уровне сложности (≤18%).
Представляет интерес сравнение изменений происшедших за 2 года с показателем № 7 «Отношение доходов учреждения к начисленным расходам учреждения». Баланс расходов и доходов – основа финансовой устойчивости любого учреждения. Анализ ситуации подтвердил стремление большинства медицинских организаций улучшить значение данного показателя и достичь не менее 100%. Это лучше, чем стационарным, удалось амбулаторно-поликлиническим учреждениям. Следует отметить, что внедрение СКУР позволило учреждениям оценить качество своего управления финансовым блоком с дополнительного ракурса и реализация ИППКУР, подготовленных учреждениями, способствовала принятию ряда управленческих решений, направленных на повышение эффективности деятельности медицинских организаций.
Анализ структуры расходов стационарных и амбулаторно-поликлинических учреждений показывает, что у большинства стационарных учреждений в 2016 г. выросли доходы. Также значение показателя № 3 «Удельный вес фонда оплаты труда в начисленных расходах учреждения» увеличилось в группе амбулаторно-поликлинических учреждений, доходы которых выросли незначительно, данный показатель увеличился почти у 30% городских поликлиник и у 60% детских городских поликлиник.
Еще одной важной тенденцией в деятельности медицинских организаций является сокращение суммы расходов на содержание имущества на 1 м2 площади недвижимого имущества (показатель № 20). Методикой СКУР для стационарных и амбулаторно-поликлинических учреждений предусмотрены различные критерии оценки. Для учреждений стационарного типа предусмотрено значение 1-го уровня сложности ≤1700 рублей/м2, а для амбулаторно-поликлинических учреждений – ≤800 рублей/м2.
Как показывает анализ достигнутых значений показателей в 2016г., лишь около 18% медицинских организаций достигли 1-го уровня или выше. При этом менее 50% учреждений стационарного типа смогли улучшить свой показатель по сравнению с 2015 г., а в подгруппе городских поликлиник ≤40%. Лучше всех исправили значение показателя детские городские поликлиники (около 72%), но все равно многие из тех, кто улучшил показатель, не смог достичь 1-го уровня сложности. Данный показатель требует более тщательного анализа причин недостижения большинством учреждений даже 1-го уровня, что позволит оценить усилия медицинских организаций по выполнению утвержденных критериев оценки и спрогнозировать возможный результат на конец 2017г.
Аналогичный подход к анализу показателей, характеризующих область управления персоналом, позволяет выявить тенденцию, что во многих учреждениях оптимизация численности персонала приводит к снижению среднего возраста медицинских работников, но в то же время уменьшается доля врачей высшей и первой квалификационной категории, а следовательно, необходимо предусматривать дополнительные финансовые и другие ресурсы на стимулирование медицинского персонала к повышению своего профессионального уровня.
Следует отметить, что целесообразно рассматривать систему показателей СКУР в комплексе с другими показателями деятельности медицинских организаций, которые находят отражение в статистических формах отчетности и показателях, оценивающих доступность и качество медицинской помощи населению. Математическое прогнозирование оптимальных значений отдельных показателей СКУР для каждого отдельного учреждения позволит своевременно принимать меры по обеспечению качественного управления ресурсами и будет способствовать созданию условий, необходимых для выполнения ряда целевых показателей, предусмотренных Государственной программой г. Москвы «Развитие здравоохранения г. Москвы (Столичное здравоохранение)» на 2012–2020гг.
Сведения об авторах
Бойченко Юрий Яковлевич – кандидат медицинских наук, заместитель начальника Управления делами и координации деятельности Департамента здравоохранения г. Москвы
Бударин Сергей Сергеевич – кандидат экономических наук, заведующий отделом методологии про- ведения аудита эффективности деятельности учреждений здравоохранения ГБУ «Научно-исследовательский институт организации здравоохранения и медицинского менеджмента» Департамента здравоохранения г. Москвы
Никонов Евгений Леонидович – доктор медицинских наук, профессор, начальник Управления делами и координации деятельности Департамента здравоохранения г. Москвы
 Высшая школа организации и управления здравоохранением
Высшая школа организации и управления здравоохранением
