Гузель Улумбекова: Нужна ли России система ОМС
Глава 5.6 Монографии Г. Улумбековой «Здравоохранение России. Что надо делать. Состояние и предложения. 2019-2024 гг»
Оптимизация системы ОМС
Среди медицинской общественности постоянно обсуждается вопрос о необходимости системы обязательного медицинского страхования (ОМС) в РФ. Он обсуждался на площадках Российского инвестиционного форума-2019 (г. Сочи), Петербургского международного экономического форума (ПМЭФ-2019).
В апреле 2019 г. Национальный исследовательский университет «Высшая школа экономики» (НИУ ВШЭ) провел исследование «Анализ состояния страховой медицины в России и перспектив ее развития»0(далее — исследование НИУ ВШЭ). Авторы на основании анализа ряда собственных и трактовки зарубежных исследований делают спорный вывод о том, что наличие системы ОМС принесло пользу для здравоохранения РФ, и предлагают пути ее дальнейшего развития. Суть их предложений сводится к формированию «рисковой» и конкурентной модели ОМС, а именно:
- установить право страховым медицинским организациям (СМО) самим распоряжаться сэкономленными от оказания медицинской помощи средствами, в том числе получать их в собственный доход, тем самым мотивировать СМО к экономии средств на оказание медицинской помощи;
- переложить на СМО финансовые риски за превышение объемов медицинской помощи застрахованным, разделив их совместно с ФОМС, ТФОМС и медицинскими организациями (другими словами, мотивировать основных участников процесса финансирования медицинской помощи к снижению ее объемов);
- ввести право для СМО самостоятельно «закупать» медицинскую помощь у медицинских организаций на конкурентной основе;
- ввести добровольное (дополнительное к действующей программе ОМС) страхование в рамках одной СМО, тем самым организовать конкуренцию за население между ними.
ВШОУЗ-КМК категорически не поддерживает данную позицию в связи с тем, что развитие системы ОМС по предложенному НИУ ВШЭ сценарию не принесет дополнительной ценности для системы здравоохранения РФ. Более того, может быть сопряжено с дополнительными финансовыми и социальными рисками, а именно с недовольством населения и снижением доступности медицинской помощи.
Считаем, что сегодня, когда перед здравоохранением РФ стоят другие важнейшие задачи (увеличение государственного финансирования и тем самым увеличение гарантированных государством объемов бесплатной медицинской помощи, восстановление и повышение эффективности работы первичного звена здравоохранения, создание системы всеобщего лекарственного обеспечения населения), нет необходимости отвлекать дефицитные управленческие ресурсы на изменение механизма финансирования здравоохранения. Можно только предложить отдельные меры по его совершенствованию, например, устранить не приносящий дополнительной пользы и отвлекающий ресурсы отрасли институт страховых представителей, исключить заинтересованность СМО в выявлении большего числа нарушений в медицинских организациях, перейти на более оптимальные способы оплаты медицинских организаций.
Для обоснования нашей позиции сначала кратко рассмотрим общую структуру организации системы ОМС в РФ, затем проанализируем аргументы экспертов НИУ ВШЭ о ее ценности для системы здравоохранения и возможные варианты дальнейшего развития.
Организация системы ОМС в РФ
В системе здравоохранения ОМС является лишь одним из вариантов (далее — модель) аккумулирования и доведения общественных (государственных) средств до медицинских организаций, которые оказали населению медицинскую помощь, гарантированную государством. Другой вариант (который зачастую противопоставляется этой модели) — бюджетное финансирование. И в модели ОМС, и в бюджетной модели главным регулятором всех процессов, связанных с финансированием гарантированной медицинской помощи, является государство, поскольку оно через нормативные акты определяет основные правила этого процесса: источники финансирования, объемы средств, порядок их администрирования и, главное, гарантированные населению объемы бесплатной медицинской помощи (пакет услуг).
В обеих моделях соблюдается принцип солидарности — отчисления граждан (взносы или налоги) на медицинскую помощь не зависят от наличия у них высоких рисков потребления медицинской помощи, например, хронических заболеваний. Далее все граждане, вне зависимости от их материального положения, имеют равные права на получение одинаковой по объему и качеству медицинской помощи.
Для справки: в модели финансирования медицинской помощи по добровольному медицинскому страхованию (ДМС), в отличие от модели ОМС и бюджетного финансирования, взносы (платежи, страховые премии) носят рисковый характер, то есть чем выше вероятность застрахованного заболеть, тем выше взносы. Также граждане, в зависимости от их платежеспособности и других факторов, могут быть застрахованы по разным программам страхования, соответственно, страховая выплата при наступлении страхового случая будет различаться, а значит, и объем полученной медицинской помощи.
Повторимся, что ни модель ОМС, ни бюджетная модель не определяют объемы финансирования гарантированной государством медицинской помощи, это лишь механизм доведения консолидированных общественных средств до медицинских организаций. Главные отличия этих систем в том, что в модели ОМС источником финансирования являются фиксированные (регламентированные законом) взносы застрахованных (граждан и/или работодателей), в бюджетной — отчисления из федерального и региональных бюджетов, которые, в свою очередь, формируются из общих налоговых отчислений граждан и работодателей.
В первом случае получателями и администраторами собранных средств являются несколько страховых организаций (фондов), в другом, как правило, — федеральные или региональные органы управления здравоохранением. Считается, что наличие фиксированных и целевых взносов в системе ОМС — гарантия выделения определенных средств на бесплатную медицинскую помощь, тогда как в бюджетной модели каждый год необходимо отстаивать расходы на здравоохранение при рассмотрении общего бюджета страны. Это различие между моделями можно исправить, предусмотрев дополнительные к общим налогам так называемые выделенные (целевые) налоги на здравоохранение, или установить минимальный подушевой уровень расходов на гарантированную медицинскую помощь.
Более подробно характеристики модели ОМС на примере разных стран представлены в табл. 26. Наличие бюджетной модели финансирования не обязательно связано с оплатой медицинской помощи по смете с четко определенными статьями расходов, как это было в советское время. Сегодня в рамках бюджетной модели возможно внедрение таких же способов оплаты медицинских организаций, как и в страховой модели, например, за законченный случай с дифференциацией по клинико‑статистическим группам (КСГ), по методу глобального бюджета (в том числе рассчитанного на основе подушевого способа) с доплатой за достижение установленных показателей, объемов, качества и эффективности оказания медицинской помощи.
Последний способ, например, апробируют сегодня в США1. В настоящее время в РФ существует смешанная модель финансирования общественной системы здравоохранения. Всего в РФ стоимость программы государственных гарантий (ПГГ) бесплатного оказания гражданам медицинской помощи в 2018 г. составила 2477 млрд рублей2. Через систему ОМС было оплачено 75% стоимости услуг по ПГГ (1871 млрд рублей)3, остальное (607 млрд рублей) — из средств консолидированных бюджетов субъектов РФ4. Однако в доходной части Федерального фонда ОМС (ФОМС), где аккумулируются все средства ОМС, собственно страховые средства (или взносы работодателей за работающих граждан в размере 5,1% ФОТ работников) в 2018 г. составили около 64% (1201 млрд рублей)5, а доходы за счет средств онсолидированных бюджетов регионов (это взносы, выплачиваемые ими за неработающее население — детей и пенсионеров) составили 35% (662 млрд рублей).
На основании этих данных можно заключить, что сегодня за счет консолидированных бюджетов регионов оплачивается более 50% расходов на бесплатную медицинскую помощь по ПГГ (или 1262 млрд рублей, из них 607 млрд рублей — напрямую и 662 млрд рублей — через систему ОМС). Обязанность по уплате страховых взносов на обязательное медицинское страхование работающего населения, размер страхового взноса, контроль за правильностью его исчисления, полнотой и своевременностью уплаты устанавливаются законодательством РФ о налогах и сборах. Cогласно Федеральному закону от 03.07.2016 № 250‑ФЗ6, главным администратором доходов бюджета ФОМС от уплаты этих страховых взносов с 01.01.2017 является Федеральная налоговая служба. Обязанность по уплате страховых взносов на неработающее население установлена Федеральным законом от 29.11.2010 № 326‑ФЗ «Об обязательном медицинском страховании в Российской Федерации», а тариф этого взноса установлен Федеральным законом от 30.11.2011 № 354‑ФЗ «О размере и порядке расчета тарифа страхового взноса на обязательное медицинское страхование неработающего населения»7. Главными администраторами доходов бюджета ФОМС от уплаты этих взносов являются территориальные фонды обязательного медицинского страхования (ТФОМС). Дальнейший порядок администрирования этих средств в системе ОМС установлен в законе об «Обязательном медицинском страховании в РФ» и соответствующих нормативных документах, главный из которых — «Правила обязательного медицинского страхования»8
Организационно система ОМС состоит из государственных фондов — Федерального фонда ОМС (ФОМС) и его территориальных отделений (ТФОМС). Функционально ФОМС — это орган, который аккумулирует часть средств на оказание гарантированной государством медицинской помощи и распределяет их в ТФОМС по установленным правилам исходя из числа застрахованных, их возраста, заболеваемости населения и других показателей. Затем средства из ТФОМС «доводятся» до медицинских организаций через частные страховые медицинские организации (СМО).
СМО проверяют и оплачивают счета, выставленные медицинскими организациями за оказанную населению медицинскую помощь, проверяют качество ее оказания, выдают страховые полисы, информируют застрахованных и должны защищать их права. Общая схема финансирования медицинской помощи по ПГГ в РФ показана на рис. 118.
Рисунок 118. Схема финансирования медицинской помощи в РФ
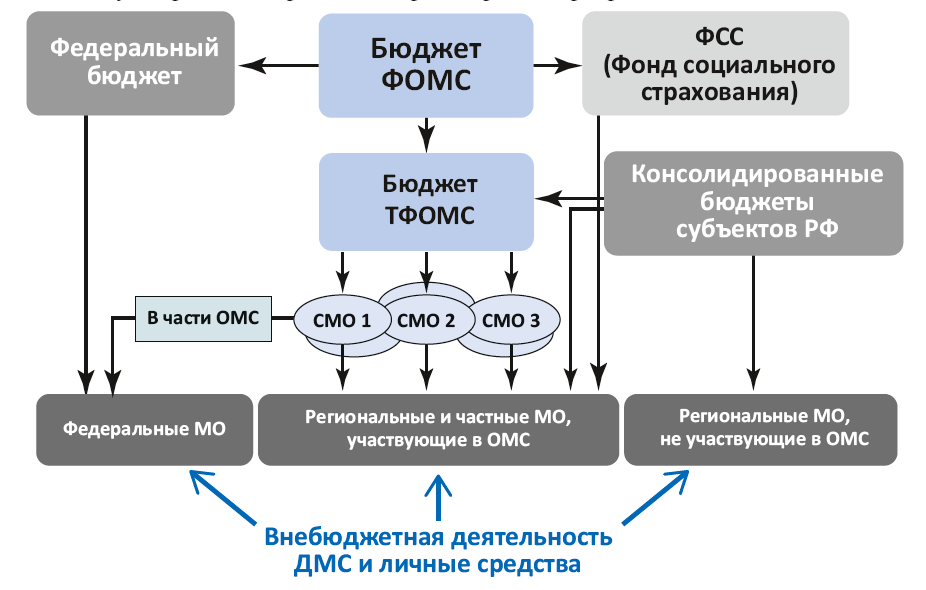
Видно, что эта система более сложна, чем при бюджетной модели, так как в ней больше участников. Стрелка от бюджета ФОМС к федеральному бюджету означает, что часть собранных средств ОМС направляется на оказание высокотехнологичной помощи (ВМП), не входящей в базовую программу ОМС. Эти средства направляются как собственно в федеральный бюджет для софинансирования региональных бюджетов, так и в Минздрав России для федеральных государственных учреждений.
Для справки: с 2020 г. средства на ВМП и родовые сертификаты планируется направлять из федерального бюджета в ФОМС. Стрелка от ФОМС к Фонду социального страхования РФ (ФСС) означает, что из бюджета ФОМС в бюджет ФСС передаются средства на оплату родовых сертификатов. Стрелка от консолидированных бюджетов субъектов РФ к бюджету ТФОМС означает, что они могут передавать средства на расширение программы ОМС.
СМО, согласно закону «Об обязательном медицинском страховании в РФ» (статьи 28 и 38), получают вознаграждение на ведение дела в размере не менее 1% и не более 2% от суммы средств, поступивших в нее (рассчитываются от числа застрахованных и дифференцированного подушевого норматива). Они также получают дополнительные доходы в процентном отношении (от 10 до 25%) от применения к медицинским организациям санкций за нарушения, выявленные при проведении контроля объемов, сроков, качества и условий предоставления медицинской помощи9, а также от экономии годового объема средств, предназначенных на оплату медицинской помощи.
Из этого следует, что объем государственных (общественных) средств, который затрачивается на деятельность СМО, составляет не менее 25 млрд рублей (1871 млрд рублей × 1%, где 1871 млрд рублей — это размер субвенций ТФОМС в 2018 г. плюс доходы от санкций около 6–8 млрд рублей). Причем эти средства покрывают не только расходы, но и прибыль этих организаций.
Таким образом, СМО сегодня является посредником, который исполняет для ТФОМС ряд перечисленных функций, причем посредником, заинтересованным в увеличении числа нарушений в медицинских организациях (МО) и экономии средств на оказание медицинской помощи.
Медицинские организации выставляют СМО счета на оплату за оказанную медицинскую помощь. Для каждой медицинской организации на год устанавливаются лимиты объемов медицинской помощи (плановые объемы) в рамках государственного задания, которое утверждается специальной комиссией. Способ оплаты медицинских организаций, работающих в амбулаторных условиях, преимущественно подушевой, то есть они получают фиксированную сумму за каждого прикрепленного к организации застрахованного, плюс существуют многочисленные доплаты за услуги — за профилактические осмотры, посещения по неотложным показаниям и за некоторые диагностические исследования. Оказание медицинской помощи в стационарных условиях оплачивается преимущественно по клинико-статистическим группам (КСГ), то есть организация получает оплату за законченный случай лечения, который дифференцируется по стоимости в зависимости от принадлежности к определенной группе диагнозов, а также в зависимости от объема и сложности медицинских вмешательств10.
Анализ ценности системы ОМС для здравоохранения РФ
Деятельность любой системы здравоохранения оценивается по результатам — по улучшению здоровья населения, по объективным показателям качества и доступности медицинской помощи, а также на основании мнения пациентов. Эти показатели, в свою очередь, определяются требуемым объемом государственного финансирования здравоохранения и эффективностью управления. И это понятно, поскольку от объемов финансирования зависят показатели обеспеченности врачами, стационарными койками, доступность для населения бесплатных лекарственных средств, диагностических исследований. А эффективное управление позволяет распределить имеющиеся ресурсы на приоритетные направления.
Система ОМС была предложена в РФ в 1990 г. и реально стартовала с 1993 г. как дополнение к существовавшей тогда в РФ чисто бюджетной модели финансирования здравоохранения. Те, кто стоял у ее основания, объяснили это необходимостью увеличения объемов финансирования здравоохранения. Правда, почему для этого надо было вводить такой достаточно сложный и новый для РФ инструмент управления uосударственными средствами — непонятно, ведь хорошо известно, что система ОМС сложнее структурно и более затратна по сравнению с бюджетной моделью11. Увеличения финансирования здравоохранения РФ можно было бы добиться и другими способами, например, предусмотреть дополнительный целевой налог на здравоохранение в рамках действующей системы бюджетного финансирования.
Скорее всего, это была дань активно реализуемым тогда на территории страны и не всегда продуманным реформам, в том числе инициированным Всемирным банком. Например, им же было предложено ввести институт семейного врача и упразднить педиатрическую службу. Но здесь наши педиатры во главе с выдающимися представителями, акад. РАН А.А. Барановым и профессором Л.М. Рошалем, смогли отстоять это достижение советского здравоохранения. Так или иначе, сегодня система ОМС в РФ состоялась в описанном выше виде и выполняет перечисленные функции.
Рассмотрим, как повлияло введение системы ОМС на ожидаемую продолжительность жизни при рождении (ОПЖ) и финансирование государственной системы здравоохранения.
С 1990 по 2005 г. ОПЖ снизилась на 3,8 года. Государственные расходы с 1991 по 2000 г. в постоянных ценах (1991 — 100%) снизились на 40% и далее до 2005 г. выросли до уровня 1991 г.12, то есть введение системы ОМС никак не сказалось ни на результатах оказания медицинской помощи, ни на объемах ее финансирования. Следует отметить, что с 2005 г. началось существенное увеличение государственных расходов на здравоохранение, но не за счет средств системы ОМС, а в результате увеличения расходов федерального бюджета на реализацию Национального проекта «Здравоохранение», а с 2011 г. — на программу модернизации здравоохранения регионов РФ.
Так, с 2005 по 2018 г. государственное финансирование здравоохранения возросло в 1,5 раза в постоянных ценах (2005 г. — 100%). Таким образом, именно в результате увеличения государственного финансирования здравоохранения и целевого управления этими средствами в рамках названных проектов в РФ начала снижаться смертность и, как следствие, увеличиваться ОПЖ (см. раздел 1.1). Что касается удовлетворенности населения деятельностью системы здравоохранения, то доступные и сопоставимые данные имеются с 2014 по 2017 г. Согласно данным ВЦИОМ и «Левада-центра», в 2017г. только 9% населения было полностью удовлетворено системой здравоохранения, тогда как в 2014 г. таких было около 22%13.
Объективные показатели качества медицинской помощи, принятые в развитых странах, в РФ на постоянной основе в динамике не измеряются. Однако показатель внутрибольничной летальности, который можно проследить с 1990 по 2018 г., увеличился в 1,7 раза (с 1,13 до 1,90). Что касается сроков ожидания медицинской помощи, то они в принципе не могут зависеть от наличия или отсутствия системы ОМС, поскольку определяются другими показателями, а именно установленными в ПГГ нормативами объемов медицинской помощи, имеющимися мощностями системы здравоохранения (обеспеченностью кадрами, стационарными койками и их производительностью), правильной организацией труда.
Таким образом, влияние системы ОМС на удовлетворенность населения определить невозможно, а имеющиеся объективные показатели КМП в период с 1990 по 2017 г. ухудшились.
Авторы исследования НИУ ВШЭ также пишут о том, что введение системы ОМС повысило эффективность здравоохранения за счет структурной перестройки здравоохранения, подразумевая под этим сокращение коечного фонда в круглосуточных стационарах, увеличение оборота койки и развитие стационарозамещающих видов медицинской помощи.
Так, с 1990 по 2018 г. обеспеченность коечным фондом действительно сократилась в 1,8 раза (с 129,2 до 71,2 койки на 10 тыс. населения), оборот койки с 2000 по 2017 г. увеличился в 1,4 раза (с 20,3 до 28,7). Оставляя без обсуждения используемый авторами термин «структурная эффективность» (такой не бывает, а бывает улучшение результатов за счет изменения структуры и организации медицинской помощи), поясним, что эти результаты не связаны с наличием системы ОМС.
Сокращение объемов стационарной и увеличение стационарозамещающих видов медицинской помощи были обусловлены соответствующим изменением плановых показателей ПГГ, что, в свою очередь, стало возможным с появлением новых медицинских технологий, например, лекарственных средств, позволяющих проводить терапию в условиях на дому или дневного стационара. Таким образом, система ОМС и в этом случае не могла повлиять на эти процессы.
Следует также отметить, что сокращение коечного фонда в РФ, которое не сопровождается одновременным увеличением доступности первичного звена здравоохранения (то есть увеличением числа медицинских кадров и качества их работы), опасно, поскольку снижает доступность медицинской помощи и вызывает недовольство населения. Именно это и произошло в рамках «оптимизации» здравоохранения с 2013 по 2017 г., которая была установлена в «дорожных картах» (распоряжение Правительства РФ от 28.12.2012 № 2599-р). Кстати, принятие правительством этого постановления было основано на исследованиях, сделанных теми же авторами из НИУ ВШЭ14. Они предложили в целях изыскания дополнительных средств на увеличение оплаты труда медицинских работников (которое было предусмотрено майским указом Президента РФ от 2012 г.) сократить якобы избыточный стационарный коечный фонд, уменьшить объемы скорой медицинской помощи, наращивать платные медицинские услуги в государственных медицинских организациях (разделы 5.2, 5.3 монографии «Здравоохранение России. Что надо делать»15).
В результате этой непродуманной реформы с 2012 по 2017 г. на фоне увеличения числа больных людей и неувеличения объемов первичной медико-санитарной помощи обеспеченность стационарным коечным фондом в РФ сократилась на 14% (с 84,0 до 71,8 на 10 тыс. населения), как следствие, сократились объемы этого вида медицинской помощи на 13% (с 21,0 до 18,3 госпитализации на 100 человек)
Следует отметить, что обеспеченность коечным фондом в РФ сегодня достигла критического уровня и ниже, чем в таких странах, как Германия, Австрия, Венгрия, Чехия. При этом потребность в стационарных койках в РФ выше, чем в этих странах, поскольку наши граждане менее здоровы и население проживает менее плотно. А вместо проведения этой «оптимизации» нужно было просто обосновать дополнительные объемы финансирования для повышения оплаты труда медицинских работников и поэтапно приводить инфраструктуру системы здравоохранения в соответствие с современными технологиями оказания медицинской помощи, просчитанными потребностями населения в ее объемах и фактической транспортной доступностью медицинских организаций.
При этом при расчетах пропускной способности системы здравоохранения надо было учесть научно обоснованные нормативы труда медицинских работников (не более 48 рабочих часов в неделю) и использования коечного фонда (не более 310 дней в год). Все названные меры могут быть реализованы и при модели ОМС, и при бюджетной модели финансирования здравоохранения.
Следует отметить, что некоторые другие аргументы, приведенные авторами исследования НИУ ВШЭ, в пользу системы ОМС некорректны. Например, авторы ссылаются на то, что в Республике Беларусь число посещений амбулаторно-поликлинических учреждений в расчете на одного человека в год выше, чем в РФ, и связано это с тем, что у них сегодня бюджетная модель финансирования, а у нас — ОМС.
Какая разница, сколько у них посещений, если в 2017 г. в Республике Беларусь ОПЖ была на 1,6 года выше, чем в РФ (соответственно 74,3 и 72,7 года), при этом подушевые государственные расходы на здравоохранение были на 20% ниже (соответственно 260 и 330 $ США), чем в РФ16. То есть деятельность системы здравоохранения Республики Беларусь по факту гораздо эффективнее, чем в РФ. Таким образом, наличие системы ОМС само по себе не повлияло ни на показатели здоровья населения РФ, ни на удовлетворенность населения, ни на объемы финансирования системы здравоохранения.
Перспективы развития ОМС в РФ
Рассмотрим различные варианты решений по дальнейшему развитию системы ОМС:
1) ничего не менять, и/или только устранить частные СМО из цепочки доведения денежных средств до медицинских организаций, или
2) полностью перейти на бюджетную модель финансирования здравоохранения, или
3) развивать систему ОМС по направлениям, предложенным НИУ ВШЭ.
Для этого сначала ответим на вопросы, без ответа на которые нельзя принимать решения.
1. Отвечает то или иное предложение интересам населения? Например, приведет ли оно к улучшению здоровья граждан, повышению доступности и качества медицинской помощи, снижению непроизводительных издержек?
2. Насколько это предложение из ряда других приоритетно, то есть позволит ли оно достичь поставленных целей быстрее и с наименьшими затратами?
3. Как отразится рассматриваемое предложение на настроениях населения и интересах других заинтересованных сторон?
4. Есть ли срочность в принятии данного решения и по каким причинам? Влияет ли наличие системы ОМС на улучшение результатов деятельности системы здравоохранения?
Из проведенного выше анализа ясно, что наличие системы ОМС в РФ не повлияло ни на улучшение показателей здоровья населения, ни на удовлетворенность населения, ни на увеличение финансирования отрасли. При этом система ОМС более затратна и сложна в администрировании по сравнению с бюджетной моделью.
Улучшатся ли показатели здоровья населения, если мы перейдем на бюджетную модель финансирования здравоохранения? Вряд ли, поскольку сам по себе способ сбора и аккумулирования средств не может принципиально повлиять на результаты деятельности системы здравоохранения.
Сегодня важно добиваться не изменения модели финансирования здравоохранения, а существенного увеличения объемов финансирования государственной системы здравоохранения
Так, в 2018 г. в РФ из государственных источников потрачено на здравоохранение 3,2% ВВП, а в «новых-8» странах ЕС, близких к РФ по уровню экономического развития17, — 5% ВВП. Если бы в РФ в 2018 г. на здравоохранение из государственных источников было бы потрачено 5% ВВП, то объем финансирования составил бы 5,2 трлн рублей (103,9 трлн рублей × 5%, где 103,9 трлн рублей — это ВВП РФ).
Соответственно, для достижения уровня финансирования названных «новых» стран ЕС дополнительно необходимо 1,9 трлн рублей ежегодно (госрасходы на здравоохранение в 2018 г. составили 3,3 трлн рублей). Предусмотренные в Национальном проекте «Здравоохранение» дополнительные средства (на 6 лет 1,73 трлн рублей) важны, но не позволят достичь удовлетворительного уровня финансирования.
Более того, при пересчете государственных расходов на здравоохранение до 2024 г. в постоянных ценах (2018 г. — 100%) объем финансирования увеличится только на 6,5% и к 2024 г. составит всего 2,9% ВВП. Дополнительные средства должны пойти на следующие приоритетные направления: увеличение оплаты труда медицинских работников и привлечение дополнительных кадров в первичное звено здравоохранения (тем самым значительно увеличится доступность первичной медико‑санитарной помощи для населения), лекарственное обеспечение всего населения в амбулаторных условиях, восстановление инфекционной службы.
Потребуется также установить справедливые, научно обоснованные правила распределения объемов финансирования между различными регионами, чтобы полностью устранить существующие различия в объемах гарантированной медицинской помощи; внедрить такие способы оплаты медицинской помощи, которые будут мотивировать исполнителей к снижению непроизводительных издержек и повышению качества медицинской помощи (например, оплата медицинских организаций по фиксированному бюджету с учетом эффективности расходов и КМП); обновить материально‑техническую базу здравоохранения (в первую очередь, в центральных районных больницах). Вот это и есть главные приоритеты, на которых сегодня необходимо сосредоточить управленческие усилия. А быть или не быть существующей модели финансирования здравоохранения — решение этого вопроса можно отложить до лучших времен. Иначе, увлеченные дискуссиями по этому поводу, мы можем упустить решение более важных задач.
Имеет ли смысл дальше развивать систему ОМС в РФ по сценарию НИУ ВШЭ? Главный аргумент экспертов НИУ ВШЭ состоит в том, что наличие конкуренции между СМО, самостоятельное администрирование ими общественных средств, в том числе путем выбора и заключения договорных отношений с медицинскими организациями, позволят повысить эффективность системы здравоохранения. Однако реализация этих положений в условиях хронического дефицита средств в системе здравоохранения РФ просто опасна. Частные СМО, естественно, руководствуясь своими интересами в получении большей прибыли, будут экономить на оказании медицинской помощи, например, выбирать медицинские организации с минимальными тарифами, уменьшать необходимые объемы медицинской помощи и т.п. Как следствие, предложения НИУ ВШЭ приведут к обратному эффекту — снижению доступности и качества медицинской помощи и, как следствие, росту недовольства населения.
Более того, такая «свобода» частных СМО в управлении общественными средствами потребует значительных усилий по подготовке руководящих кадров для СМО и увеличения расходов государства для усиления контроля над ними.
Важно также отметить, что говорить о конкуренции в здравоохранении РФ, где из 5,7 тыс. медицинских организаций 1,9 тыс. (34%) находятся в сельской местности, неуместно, поскольку там вообще не может быть никакой конкуренции. Даже в крупных городах, где расположено большинство частных медицинских организаций, конкуренция между частными и государственными медицинскими организациями может быть только по отдельным направлениям. Это связано с тем, что большинство частных медицинских организаций оказывают медицинскую помощь по высокомаржинальным профилям медицинской помощи, таким как диагностические исследования, гинекология, урология, стоматология, косметология и др.
Допустим, они будут готовы работать по более низким тарифам (поскольку имеют дополнительный поток частных пациентов) и заключат соглашения со СМО. Но тогда при неувеличивающемся объеме финансирования здравоохранения произойдет отток средств от государственных медицинских организаций в пользу частных организаций. В результате оттока средств государственные учреждения будут вынуждены сокращать свои мощности, ставя под угрозу доступность медицинской помощи для населения по тем ее видам и профилям, которые не оказывают частные организации.
Непонятно вообще, ради каких целей надо ломать сложившуюся и в большинстве случаев отлаженную систему оказания медицинской помощи в государственных учреждениях здравоохранения вместо ее совершенствования. Ведь развитие частных СМО и частных медицинских организаций — не самоцель развития системы здравоохранения. Государство должно ставить во главу интересы пациента, а именно доступность и качество медицинской помощи для населения. Например, с этой точки зрения надо создать условия для развития частного бизнеса там, где есть потребность в дополнительных мощностях, — это оказание реабилитационных услуг, услуг долговременного ухода, паллиативной помощи.
Вообще, в такой чувствительной отрасли, как здравоохранение, которая касается здоровья и жизни десятков миллионов людей, требуются здравый консерватизм и взвешенные решения. В этой сложной и дорогостоящей системе, где на формирование инфраструктуры (подготовку кадров и создание материально-технической базы) уходит почти 10 лет и которая всегда будет сталкиваться с ограничениями в средствах, самая эффективная модель управления — это государственное планирование, распределение средств и контроль.
Никакая конкуренция не справится с задачей управления такой системой и внесет только хаос. Это, правда, не исключает внедрения отдельных рыночных инструментов управления, таких, например, как оплата труда в медицинских организациях с учетом результатов деятельности, оплата труда руководителей медицинских организаций с учетом достижения целевых показателей и др.
Что можно усовершенствовать в системе ОМС сегодня, чтобы повысить эффективность?
Первое — это избавиться от 13 тыс. страховых представителей и перенаправить высвободившиеся средства на оплату труда медицинских работников18. Институт страховых представителей является излишней, неэффективной и затратной надстройкой в системе ОМС. Вопрос ведь не в необходимости дополнительных видов контроля со стороны этих представителей над медицинскими организациями, а в реальном увеличении доступности медицинской помощи путем увеличения обеспеченности медицинскими кадрами, особенно в первичном звене здравоохранения.
Второе — надо устранить норму по выплате части средств в пользу СМО по итогам контроля объемов, сроков, качества и условий предоставления медицинской помощи.
Третье — можно рассмотреть вопрос о поэтапном переходе на способ оплаты медицинских организаций по методу глобального бюджета с учетом показателей объемов и качества медицинской помощи.
Особенно это актуально для учреждений, расположенных в сельской местности и в труднодоступных районах РФ, которые не могут «зарабатывать» в системе ОМС из-за низких объемов помощи и невысоких тарифов. Такой бюджет должен как минимум покрывать расходы на содержание их инфраструктуры.
Что делать со СМО?
После того как будут решены более приоритетные вопросы здравоохранения, указанные выше, можно обсудить вопрос об их устранении из цепочки доведения денежных средств до медицинских организаций, поэтапно передавая их функции ТФОМС. Предварительно надо просчитать, насколько это решение будет оправданно с точки зрения экономии средств.
Кто будет недоволен устранением СМО?
Надо понимать, что это затрагивает интересы бизнеса, доходы которого от деятельности в системе ОМС сегодня составляют как минимум 25 млрд рублей. Но если будет доказано, что устранение СМО из системы ОМС сохранит дополнительные средства для оказания бесплатной медицинской помощи, то тогда решение государства должно быть очевидным.
Надо ли дополнить гарантированный объем помощи по ОМС добровольным страхованием?
Это означает, что в дополнение к гарантированным государством услугам граждане могут из собственных средств застраховать себя на получение услуг сверх этих гарантий, например, доплатить за более дорогое медицинское изделие или лекарственное средство. Действительно, ДМС является более желательным способом частного финансирования медицинской помощи по сравнению с оплатой непосредственно из кармана пациента (поскольку это более солидарный источник финансирования). Однако в СМО частные средства ДМС не должны смешиваться с солидарными средствами ОМС, чтобы не происходило перекрестного субсидирования. Также для осуществления доплат за гарантированную медицинскую помощь потребуется более конкретно (чем это сегодня сделано в ПГГ) определить объемы этой помощи, тогда можно будет разграничить услуги по ОМС и ДМС, и станет понятно, за что будет доплачивать пациент.
В заключение отметим, что сегодня в медицинской науке при публикации статей и выступлениях принято указывать на то, имеет ли автор конфликт интересов по излагаемой теме, например, было ли заказано научное исследование фармацевтической компанией. При подготовке данного раздела у автора не было конфликта интересов. Было бы хорошо, если бы сотрудники НИУ ВШЭ также раскрыли, кто был заказчиком подготовленного ими исследования.
Вывод к разделу
- Наличие системы ОМС в РФ не повлияло ни на улучшение показателей здоровья населения, ни на удовлетворенность населения качеством и доступностью медицинской помощи, ни на увеличение объемов финансирования здравоохранения. Сегодня, когда в РФ на повестке дня стоят более приоритетные вопросы (необходимость увеличения государственного финансирования здравоохранения, устранение дефицита медицинских кадров в первичном звене, существенное повышение квалификации всех медицинских кадров, выравнивание регионов РФ по доступности гарантированной медицинской помощи), решение вопроса об изменении механизма финансирования системы здравоохранения нужно отложить, иначе это отвлечет управленческие ресурсы от этих более важных вопросов.
- Предложения НИУ ВШЭ по развитию ОМС в направлении развития конкуренции между СМО и медицинскими организациями и по предоставлению «свободы» для СМО в управлении общественными средствами приведут к снижению доступности медицинской помощи и росту недовольства населения, соответственно, они должны быть отклонены.
- Необходимо принять корректирующие меры по деятельности системы ОМС, такие как устранение страховых представителей, исключение заинтересованности СМО в увеличении числа нарушений в медицинских организациях, переход на оплату по методу глобального бюджета, особенно для учреждений, находящихся в сельской местности и труднодоступных районах.
- В основе управления здравоохранением — сложной, чувствительной для населения, дорогостоящей и всегда сталкивающейся с ограничениями в ресурсах системы, должна быть не конкуренция, а научно обоснованное государственное планирование, распределительный механизм, здравый консерватизм и только элементы рыночной экономики.
Таблица 26. Структура и организация деятельности системы ОМС в зарубежных странах





[0] Шишкин С.В., Шейман И.М., Потапчик Е.Г., Понкратова О.Ф. Анализ состояния страховой медицины в России и перспектив ее развития. — М.: НИУ ВШЭ, 2019. — 94 с. — Электронный доступ: ttps://www.oprf.ru/files/1_2019dok/ doklad_OMS22042019.pdf
[1] James B.C., Poulsen G.P. The case for capitation // Harvard Business Review. 2016. https://hbr.org/2016/07/the-caseforcapitation
[2] Доклад министра здравоохранения на коллегии Минздрава России (апрель 2019).
[3] Проект Федерального закона «Об исполнении бюджета Федерального фонда обязательного медицинского страхования за 2018 г.». Названная сумма не включает расходы на оказание высокотехнологичной медицинской помощи, которая не входит в базовую программу ОМС, однако оплачивается из средств ОМС, это 101 млрд рублей.
[4] Доклад министра здравоохранения на коллегии Минздрава России (апрель 2019).
[5] Проект Федерального закона «Об исполнении бюджета Федерального фонда обязательного медицинского страхования за 2018 г.»
[6] Федеральный закон от 03.07.2016 № 250‑ФЗ «О внесении изменений в отдельные законодательные акты Российской Федерации и признании утратившими силу отдельных законодательных актов (положений законодательных актов) Российской Федерации в связи с принятием Федерального закона “О внесении изменений в части первую и вторую Налогового кодекса Российской Федерации в связи с передачей налоговым органам полномочий по администрированию страховых взносов на обязательное пенсионное, социальное и медицинское страхование”».
[7] Федеральный закон от 30.11.2011 № 354‑ФЗ «О размере и порядке расчета тарифа страхового взноса на обязательное медицинское страхование неработающего населения».
[8] Приказ Минздрава России от 28.02.2019 № 108н «Об утверждении Правил обязательного медицинского страхования».
[9] Приказ ФОМС от 28.02.2019 № 36 «Об утверждении Порядка организации и проведения контроля объемов, сроков, качества и условий предоставления медицинской помощи по обязательному медицинскому страхованию».
[10] Правда, в РФ научно обоснованных расчетов таких тарифов не производилось.
[11] Administrative spending in OECD health care systems: Where is the fat and can it be trimmed? // Tackling Wasteful Spending on Health. January 2017. P. 229–264. https://www.researchgate.net/publication/312344599
[12] Улумбекова Г.Э. Здравоохранение России. Что надо делать: научное обоснование «Стратегии развития здравоохранения РФ до 2020 г.». –– М.: ГЭОТАР-Медиа, 2010. — С. 88.
[13] https://56orb.ru/news/society/18-12-2017/lish-9-rossiyan-polnostyu-dovolny-meduslugami
[14] Оптимизация государственных расходов и привлечение негосударственных источников финансирования в сфере здравоохранения / Экспертная группа № 7. — М.: НИУ ВШЭ, 2013.
[15] Улумбекова Г.Э. Здравоохранение России. Что надо делать. — 2‑е изд. — М.: ГЭОТАР-Медиа, 2015. — 704 с.
[16] По курсу конвертации российского рубля к белорусскому рублю подушевые государственные расходы в Республике Беларусь были на 26% ниже, чем в РФ (соответственно 14,2 и 19,2 тыс. рублей).
[17] «Новые-8» страны ЕС: Венгрия, Латвия, Литва, Польша, Словакия, Словения, Чехия, Эстония, которые имеют сопоставимый с РФ ВВП на душу населения в год.
[18] Для справки: на 13 тыс. страховых представителей должно приходиться не менее 10,5 тыс. застрахованных, каждый из которых в среднем по несколько раз обращается в первичное звено.
 Высшая школа организации и управления здравоохранением
Высшая школа организации и управления здравоохранением