«Организационные патологии» высокотехнологичной медицинской помощи. Часть 1: диагностика
Слабые результаты трех десятилетий реформ, начавшихся в начале 2000-х гг. и направленных на повышение эффективности системы здравоохранения1, а также переход на гибридное финансирование медицинской помощи (МП) преимущественно через систему обязательного медицинского страхования (ОМС), привели к критическому снижению отраслевой эффективности [1]. Одной из фундаментальных проблем, сдерживающих сбалансированное развитие всех элементов системы здравоохранения, является институциональная слабость управления, характеризующаяся фрагментацией процессов принятия решений и недостаточной интеграцией с передовыми достижениями медицинской науки [2]. Это приводит к отрыву управленческих решений от реальных потребностей общества в профилактике и лечении заболеваний, ориентирует практическое здравоохранение на наращивание за счет государственных средств объемов дорогостоящих хирургических вмешательств с низкой социальной значимостью и недоказанной эффективностью [3, 4].
1 Указ Президента РФ от 07.05.2018 № 204 "О национальных целях и стратегических задачах развития Российской Федерации на период до 2024 года".
В теории управления существует подход, согласно которому доля издержек на каждую функцию должна соответствовать ее значимости. Если уровень затрат выше, чем уровень значимости, либо необходимо изыскивать возможности для снижения затрат, либо изменять функцию. Функция наиболее затратной – высокотехнологичной МП заключается в обеспечении выдающихся клинических результатов, позволяющих существенно улучшить здоровье людей, недостижимых при использовании более простых, обычных медицинских технологий. Вместе с тем растущие объемы ВМП не сопровождаются улучшением здоровья населения [5], что требует оптимизации процессов оказания дорогостоящих медицинских услуг за счет общественных финансов.
Цель исследования – провести экспертную диагностику и обосновать предложения по оптимизации процессов организации высокотехнологичной медицинской помощи.
Материал и методы
Источником информации о количестве выполненных высокотехнологичных хирургических операций являлись формы федерального статистического наблюдения (ФСН) № 14 "Сведения о деятельности подразделений медицинской организации, оказывающих медицинскую помощь в стационарных условиях", предоставленная ФГБУ ЦНИИОИЗ Минздрава России. Источником международных данных о хирургических процедурах являются OECD Data Explorer (https://data-explorer.oecd.org/). Данные о расходах на ВМП получены из годовых отчетов Федерального фонда ОМС (ФФОМС) о результатах его деятельности, размещенных на сайте Фонда (https://www.ffoms.gov.ru/), а также из федеральных законов "О федеральном бюджете". Данные о смертности населения получены из таблиц смертности Росстата (формы С51). Для достижения цели исследования использовали методы описательной статистики, регрессионный, структурный и динамический анализ, синтез, сравнение, а также графическое представление полученных результатов.
Результаты
Объемы финансирования ВМП интенсивно растут. С 1998 по 2005 г. объемы финансирования ВМП из федерального бюджета каждый год росли примерно на 1,0 млрд руб. и увеличились с 0,6 в 1998 г. до 6,7 млрд руб. в 2005 г. [6]. Федеральным законом от 19.12.2006 № 238-ФЗ "О федеральном бюджете на 2007 год" на оказание ВМП гражданам Российской Федерации было определено 17,5 млрд руб., в том числе 15,9 млрд руб. на оказание ВМП в федеральных медицинских учреждениях и 1,6 млрд руб. на оказание ВМП в медицинских учреждениях субъектов Российской Федерации. При этом суммарный объем государственного финансирования здравоохранения в России увеличился с 80,0 [3,0% от валового внутреннего продукта страны (ВВП) в 1998 г. до 6170,0 млрд руб. в 2023 г. (3,6% от ВВП] [7]. С 2014 г. к средствам бюджетов добавились средства ОМС, и к 2023 г. плановые объемы финансирования ВМП из государственных источников достигли 391,6 млрд руб. без учета частных расходов на ВМП. В табл. 1 представлены сведения об объемах финансирования ВМП в Российской Федерации из бюджета и средств ОМС в 2021-2023 гг. и прогноз на 2024 и 2025 гг.

Хотя доля ВМП в общих объемах оказываемой в условиях круглосуточного стационара специализированной МП (1,3 млн1 и 28,0 млн2 случаев госпитализации в 2024 г. соответственно) составляет около 4,5%, объемы финансирования ВМП, например, в 2025 г. составят 30% от суммарных объемов финансирования МП в условиях круглосуточного стационара (0,49 и 1,64 трлн руб. соответственно)3.
Увеличивается количество видов, методов и объемов оказываемой ВМП. Количество видов ВМП в 2025 г. достигло 195, а число методов ВМП составило почти 1,7 тыс. наименований4. Наибольшее число видов ВМП оказывается с применением хирургических технологий (83,3% в 2024 г.). В 2014 г. объемы ВМП по числу выполненных операций составляли 741,0 тыс. единиц, а в 2024 г. – уже почти 1349,0 тыс. единиц (табл. 2).
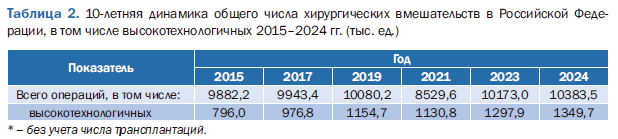
1 Отчет о результатах деятельности Федерального фонда обязательного медицинского страхования в 2024 году. Обязательное медицинское страхование в Российской Федерации. 2025: 4: 1-107. URL: http://omsjournal.ru/wp-content/uploads/2025/08/oms_2025-4_web.pdf#page=23.55
2 По данным формы № 30 "Сведения о медицинской организации" за 2024 г.
3 Расчеты выполнены с учетом размеров нормативов объемов и финансовых затрат на оказание специализированной, в том числе высокотехнологичной, медицинской помощи в условиях круглосуточного стационара в 2025 г. по Программе государственных гарантий.
4 Постановление Правительства РФ от 27.12.2024 № 1940 "О Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2025 год и на плановый период 2026 и 2027 годов").
Таким образом, за последние 11 лет объемы основной, хирургической части, ВМП увеличились почти в 2 раза. Доля числа операций с применением методов ВМП по отношению к общему числу операций увеличилась с 8,1% в 2015 г. до 12,8% в 2024 г. В наибольшей степени увеличились объемы нейрохирургических операций – в 2,6 раза, на мужских половых органах [фаллопластика и пластика мошонки с протезированием, норматив финансовых затрат (НФЗ) – 633,3 тыс. руб.] – в 2,6 раза, на ЛОР-органах – в 2,0 раза, на сердце – в 1,8 раза, на молочной железе – в 1,8 раза, на эндокринной системе (включая гастрошунтирование при ожирении, НФЗ – 325,9 тыс. руб.) – в 2,0 раза (рис. 1).

Из числа операций на сердце за 10 лет наиболее существенно увеличились объемы операций по ангиопластике коронарных артерий (АКА) – в 2 раза в абсолютном выражении: с 127,6 тыс. в 2014 г. до 335,6 тыс. в 2024 г.
В 2024 г. по отдельным субъектам Российской Федерации объемы операций АКА составили более 300,0 операций на 100 тыс. населения. В число этих регионов вошли Псковская (398,6 операций на 100 тыс. населения) и Мурманская области (350,9), Еврейская автономная область (349,2), Пензенская область (345,3), Республика Хакасия (334,4), Хабаровский (333,3) и Камчатский край (325,4), Амурская (314,1) и Тюменская области (301,6).
В таких странах, как Польша, Южная Корея, Словения, объемы АКА за 10-летний период также увеличились, но не более чем на 37%. Одновременно с этим в другой группе стран, сохранивших бюджетное финансирование по смете, таких как Великобритания, Дания, Норвегия, Канада, Швеция, объемы этих же операций в среднем снизились на 20%. В 2023 г. среднероссийские показатели обеспеченности населения операциями АКА оказались выше, чем в таких странах, как Норвегия (в 1,2 раза), Австралия (в 1,2 раза), Южная Корея (в 1,3 раза), Швеция (в 1,3 раза), Польша (в 1,3 раза), Дания (в 1,4 раза), Канада (в 1,7 раза), Испания (в 1,7 раза), Великобритания (в 1,8 раза), Португалия (в 2,0 раза) (рис. 2).

Интенсивно растущие в России объемы ВМП при ишемической болезни сердца не оказывают ожидаемого положительного влияния на показатели здоровья населения. Так, например, интенсивный рост объемов АКА сочетается с недостижением целей федерального проекта "Борьба с сердечно-сосудистыми заболеваниями" (ФП БССЗ) по снижению смертности населения от инфаркта миокарда (ИМ). При этом наблюдается увеличение доли числа умерших от ИМ в трудоспособном возрасте в 2022 г. в сравнении с 2018 г. на 2,8 процентных пункта, а в 2023 г. в сравнении с 2019 г. – на 3,7 процентных пункта. Около половины всех случаев смерти, обусловленных ИМ, происходят вне медицинских учреждений, доля числа этих случаев в течение последних лет увеличиваете со скоростью 1,5% в год (табл. 3).

Объемы ВМП при конкретных заболеваниях планируются без учета их распространенности. Так, например, на 2025 г. и последующие 2 года в рамках Программы государственных гарантий (ПГГ) бесплатного оказания МП на одного жителя запланировано 0,002327 случаев госпитализаций с ИМ для стентирования коронарных артерий, что составляет 340 тыс. случаев госпитализаций, или в 1,7 раза больше, чем суммарные объемы госпитализаций при данном диагнозе в 2024 г. (195,5 тыс. случаев).
Нарастают диспропорции в трудовых ресурсах здравоохранения. На фоне умеренного темпа роста с 2007 по 2024 г. общего числа врачей (физических лиц) на 20% – с 468,8 до 557,9 тыс. человек соответственно и сокращения коечного фонда круглосуточных стационаров за этот же период на 30% (с 1348,7 до 948,7 тыс. единиц) число участковых врачей-терапевтов и врачей-педиатров остается практически без изменений, а число врачей – сердечно-сосудистых хирургов за этот же период увеличилось на 86%, число коек кардиохирургического профиля – на 40% (табл. 4).

Обсуждение
В российской законодательной практике термин "высокотехнологичная медицинская помощь" впервые появился в Указе Президента Российской Федерации (Б.Н. Ельцина) от 26.09.1992 № 1137 "О мерах по развитию здравоохранения в Российской Федерации". Этим Указом Правительству Российской Федерации было поручено предусматривать из республиканского бюджета Российской Федерации целевое финансирование дорогостоящих (высокотехнологичных) видов МП, оказываемой федеральными медицинскими учреждениями. То есть это было решение, обусловленное главным образом экономическими проблемами в стране, а не проблемами здоровья населения. При этом Федеральный закон от 22.07.1993 № 5487-1 "Основы законодательства Российской Федерации об охране здоровья граждан" до самой его отмены в 2011 г. не предусматривал оказание гражданам "высокотехнологичной" медицинской помощи. Лишь в 2022 г. Федеральным законом от 21.11.2011 № 323-ФЗ "Об основах охраны здоровья граждан в Российской Федерации" (далее – Федеральный закон 323-ФЗ) было введено определение "специализированная, в том числе высокотехнологичная, медицинская помощь". Таким образом, в течение 20 лет в законодательстве, а следовательно, в бюджетной системе Российской Федерации, отсутствовало предметно-целевое описание назначения денежных средств, расходуемых на оказание ВМП.
Положение не улучшилось с принятием Федерального закона 323-ФЗ. В соответствии с пунктом 3 ст. 34 Федерального закона 323-ФЗ ВМП является частью, т.е. составным элементом специализированной МП в виде особых медицинских технологий ("новых, сложных, уникальных и ресурсоемких, разработанных на основе достижений медицинской науки и смежных отраслей науки и техники"). Таким образом, понятие ВМП сформулировано с нарушением правил законодательной техники, так как содержит отсутствующие в системе действующих законов дефиниции ("новые, сложные, ресурсоемкие, уникальные методы лечения с научно доказанной эффективностью-"). Содержащиеся до настоящего времени в перечне видов ВМП хирургические процедуры, такие как, например, АКА и аортокоронарное шунтирование, входили в список 10 самых выдающихся инноваций в медицине четверть века тому назад [8] и к настоящему времени утратили свою новизну и уникальность.
С учетом семантической неопределенности термина "ВМП" денежные средства, расходуемые на оказание ВМП, доводятся до их получателей с нарушением принципа обеспечения целевого характера бюджетного финансирования (ст. 38 Бюджетного кодекса РФ). Тем не менее число "видов" и объемов финансирования ВМП растет, а также увеличивается число медицинских организаций, в том числе частных, участвующих в оказании населению ВМП. Так, например, если в 2000 г. ВМП оказывалась только в 67 государственных федеральных медицинских организациях5, то в 2023 г. ВМП оказывали суммарно 1228 медицинских организаций (или в 15 раз больше, чем в 2000 г.), из них 188 организаций частной формы собственности.
При этом количество видов ВМП увеличилось с 107 [методы ВМП не выделялись, а только профили (n=20)] в 2000 г. до 195 видов в 2025 г., или в 1,5 раза6, а число методов ВМП составило почти 1,7 тысячи наименований. Рост числа видов ВМП обусловлен отсутствием ясных критериев отнесения технологий лечения к методам, используемым при оказании ВМП [9-11]. Отмечается тенденция к увеличению объемов высокозатратных хирургических вмешательств, выполняемых на бесплатной основе при состояниях, этиологически связанных с нездоровым образом жизни (гастрошунтирование при ожирении) и не направленных непосредственно на восстановление трудоспособности, например мужское генитальное протезирование.
5 Приказ Минздрава России и РАМН от 10.07.2000 № 252/50 "Об организации оказания высокотехнологичных (дорогостоящих) видов медицинской помощи в учреждениях здравоохранения федерального подчинения".
6 Постановление Правительства Российской Федерации от 27.12.2024 № 1940 "О Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2025 год и на плановый период 2026 и 2027 годов".
При сравнительно небольших расходах на здравоохранение Россия стала одним из международных стран – лидеров по обеспеченности населения операциями по стентированию коронарных артерий (СКА), опередив даже Норвегию, в которой государственные расходы на здравоохранение в 8 раз больше, чем в Российской Федерации (8,7 и 1,1 тыс. долларов США на душу населения по паритету покупательской способности в 2023 г. соответственно).
При этом, несмотря на интенсивный рост числа процедур СКА в Российской Федерации, ожидаемого снижения смертности от ИМ не наблюдается. Данное обстоятельство подтверждается невыполнением целевых показателей ФП БССЗ по смертности от ИМ на протяжении всего периода реализации проекта. Кроме того, во многих странах снижение объемов СКА происходит на фоне накопления доказательств того, что данный вид вмешательств не приносит ожидаемой пользы, – не снижает долгосрочные показатели смертности, а также не уменьшает частоту случав ИМ и госпитализаций по поводу острых коронарных синдромов [12].
На 2025-2027 гг. в рамках ПГГ бесплатного оказания гражданам медицинской помощи запланированы увеличенные по сравнению с предыдущими периодами объемы операций СКА у пациентов с ИМ, не соответствующие распространенности данного заболевания, которых может оказаться недостаточно для выполнения нормативных объемов операций. В условиях дефицита пациентов с острым коронарным синдромом в целях освоения выделенных денежных средств медицинские организации могут начать госпитализировать для СКА стабильных пациентов с ишемической болезнью сердца, т.е. выполнять ненужные операции, которые сопряжены с риском смерти, а он растет. За последние 10 лет летальность после операций СКА увеличилась в 1,6 раза – с 2,0% в 2015 г. (выполнено 156,3 тыс. операций, умерли 3,1 тыс. человек), до 3,2% в 2024 г. (выполнено 335,6 тыс. операций, умерли 10,7 тыс. человек). При этом еще в 2001 г. было доказано, что широкое применение стентирования у стабильных пациентов с ИБС не является более эффективным по сравнению с оптимальной медикаментозной терапией [13].
Объемы ВМП нарастают на фоне нерешенных проблем определения реальной потребности населения в данном виде медицинской помощи. Так, например, в 2005 г. Минздравсоцразвития России (министр – М.Ю. Зурабов) при фактических объемах ВМП в количестве 120,0 тыс. пролеченных больных оценивал уровень удовлетворенности населения РФ в ВМП в 24% [14]. К 2024 г. объемы только хирургической части ВМП (~85% от всех объемов ВМП, без учета трансплантации органов) достигли 1,3 млн вмешательств. Таким образом, потребность населения в ВМП более чем в полном объеме была удовлетворена уже 10 лет тому назад. С учетом того, что численность населения в 2024 г. в сравнении с 2005 г. увеличилась незначительно (143,5 и 146,1 млн человек соответственно), получается, что к настоящему времени потребность населения в ВМП удовлетворена более чем в 3-кратном размере.
Объемы ВМП по профилю "сердечно-сосудистая хирургия" растут на фоне стагнации других важных направлений медицинской деятельности. Так, например, при общем росте числа врачей и сокращении коечного фонда круглосуточных стационаров, количество участковых терапевтов и педиатров остается стабильным. При этом отмечается значительный рост числа сердечно-сосудистых хирургов при почти полуторакратном увеличении коечного фонда кардиохирургического профиля. Доля числа семейных врачей в структуре врачебных кадров по специальностям составляет, например в Дании – 20%, в Финляндии – 40%, в Швеции и Норвегии – 16%, в Исландии – 17% [15]. В России число врачей общей практики (семейных врачей) с 2017 по 2024 г. сократилось с 11,1 в 2017 г. до 8,6 тыс. человек в 2024 г. (на 22%) и составило 0,59 врачей на 10 тыс. населения [1,5% от общего числа врачей-физических лиц, что в 17 раз меньше, чем, например, рекомендуемые штатные нормативы Центра (Отделения) общей врачебной практики (семейной медицины)]7 и не соответствует потребностям практического здравоохранения [16].
7 Приказ Министерства здравоохранения и социального развития РФ от 15.05.2012 № 543н "Об утверждении Положения об организации оказания первичной медико-санитарной помощи взрослому населению".
Отсутствуют стандарты оказания ВМП и методика расчета нормативной цены на единицу ее объемов. В результате на практике размер НФЗ на ВМП определяется не с учетом стандартов, а на основании данных, предоставляемых самими медицинскими организациями, оказывающими ВМП, что консервирует неэффективное расходование средств, приводит к завышению размера нормативов финансовых затрат. По данным Счетной палаты Российской Федерации, нормативы финансовых затрат на ВМП завышены не менее чем на 13%8, что выражается в неэффективных расходах общественных денежных средств на сумму от 50 до 60,0 млрд руб. ежегодно.
8 Счетная палата Российской Федерации. Отчет результатах экспертно-аналитического мероприятия "Анализ практики установления тарифов на оплату МП по обязательному медицинскому страхованию применения способов ее оплаты в 2023 году и истекшем периоде 2024 года". URL: https://ach.gov.ru/upload/iblock/642/8vc3pa5pz5988s79nso88u2lb48go4rz.pdf
При разработке объемных нормативов нарушается правило единства единиц планирования и финансирования объемов медицинской помощи. Так, например, плановый объем медицинской помощи при ИМ, оказываемой со СКА, в рамках базовой программы обязательного медицинского страхования на 2025 г. (за исключением федеральных медицинских организаций) по ПГГ9, составляет 340,2 тыс. случаев госпитализаций (0,002327 случаев на 1 застрахованного). При этом фактические среднегодовые за период 2015-2024 гг. объемы госпитализаций с данным диагнозом в среднем в 1,5 раза меньше (226,0 тыс. случаев), чем запланированные объемы медицинской помощи. То есть в 2025 г. и в последующие годы, если нормативы не будут скорректированы, возникнет дефицит пациентов с ИМ, которых потребуется госпитализировать для выполнения плановых объемов операций по СКА. Таким образом, в результате нарушения правила единства единиц планирования и финансирования объемов медицинской помощи, планируется число случаев госпитализации, а финансируются медицинские услуги, что привело к утверждению в рамках ПГГ аномально высоких подушевых нормативов на объемы медицинской помощи, оказываемой с применением дорогостоящих эндоваскулярных технологий лечения ишемической болезни сердца.
9 Постановление Правительства Российской Федерации от 27.12.2024 № 1940 "О Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2025 год и на плановый период 2026 и 2027 годов".
Финансирование ВМП, оказываемой в частных медицинских организациях за счет средств бюджета или ОМС, по своей сути является закупкой услуг для обеспечения потребности государства в здоровом населении. Финансовые операции в сфере закупок товаров, работ, услуг для обеспечения государственных и муниципальных нужд строго регламентируются специальным федеральным законом10. Вместе с тем критерии отбора частных организаций для оказания ВМП за счет бюджетных ассигнований носят формальный характер11, а их число в 2024 г. достигло 19112. Подобная ситуация создает благоприятную почву для потенциальных злоупотреблений при распределении бюджетных средств и средств ОМС, выделяемых на финансирование ВМП.
10 Федеральный закон от 05.04.2013 № 44-ФЗ "О контрактной системе в сфере закупок товаров, работ, услуг для обеспечения государственных и муниципальных нужд".
11 Приказ Минздрава России от 11.02.2019 № 53н "Об утверждении критериев отбора медицинских организаций частной системы здравоохранения, оказывающих высокотехнологичную медицинскую помощь, не включенную в базовую программу обязательного медицинского страхования, гражданам Российской Федерации".
12 Отчет о результатах деятельности Федерального фонда обязательного медицинского страхования в 2024 году // Обязательное медицинское страхование в Российской Федерации. 2025. № 4. URL: http://omsjournal.ru/wp-content/uploads/2025/08/oms_2025-4_web.pdf
Наш анализ показал, что страны, где объемы высокотехнологичных операций по АКА растут, отличает то, что в них используются страховые механизмы финансирования МП. Эти механизмы, как известно, экономически стимулируют медицинские организации к наращиванию объемов МП, а врачей – как "двойных агентов", выполняющих одновременно функции по производству медицинских услуг и созданию спроса на них, к расширению показаний к вмешательствам. В странах, не использующих ОМС для оплаты МП (Великобритания, Дания, Норвегия, Канада, Швеция), имеет место снижение объемов СКА. Поэтому можно сделать вывод о том, что в платежные механизмы (сметное финансирование или медицинское страхование) влияют на частоту использования дорогостоящих технологий.
Например, в Норвегии нет страховых медицинских организаций, а среди учреждений, подведомственных Министерству здравоохранения и социального обеспечения Норвегии, отсутствуют медицинские центры, имеющие клиническую базу. Региональные органы управления здравоохранением подчиняются министерству, а не региональному губернатору (рис. 3).

Также стоит отметить, что, несмотря на высокие государственные расходы на здравоохранение, медицинские услуги в Норвегии не полностью бесплатны – пациенты доплачивают (кроме детей до 16 лет, беременных и рожениц, лиц старше 67 лет), но действует годовой лимит: как только сумма превысит определенную сумму, все последующее лечение оказывается бесплатно. Размер "потолка соплатежей" (в 2025 г. – 2460 NOK, или 20,2 тыс. руб., источник: https://www.norge.ru/news/2025/09/30/207434.html) устанавливается государством ежегодно.
Таким образом, выявлены следующие "организационные патологии" ВМП. Определение ВМП в Федеральном законе 323-ФЗ сформулировано с нарушением правил законодательной техники. Объемы ВМП нарастают на фоне нерешенных проблем определения реальной потребности населения в данном виде МП, причем в ущерб другим важным направлениям медицинской деятельности, осуществляемой в первичном звене здравоохранения. Отсутствуют стандарты ВМП. Орган, уполномоченный выполнять расчеты размера норматива финансовых затрат на оказание ВМП и, соответственно, ответственный за качество этих расчетов не определен, методика расчета нормативов отсутствует, размер объемных и финансовых нормативов завышен.
Усугубляет ситуацию уникальная для мировой практики схема транзита бюджетных и налоговых поступлений через частные структуры – страховые медицинские организации, что увеличивает издержки и стимулирует к наращиванию объемов дорогостоящих видов МП, в том числе за счет сворачивания профилактических программ. Все перечисленное способствует развитию в системе здравоохранения, характеризующейся запутанной и непрозрачной системой финансирования [17], неоптимальной организационно-экономической модели оказания ВМП.
В продолжении статьи изложены "лечебные мероприятия" по устранению выявленных "организационных патологий" ВМП, а также общие предложения по нормализации работы отрасли (см. часть 2 в журнале "ОРГЗДРАВ: новости, мнения, обучение" № 1, 2026).
Сведения об авторах
Перхов Владимир Иванович (Vladimir I. Perkhov) – доктор медицинских наук, доцент, ФГБНУ «Национальный НИИ общественного здоровья им. Н.А. Семашко», Москва, Российская Федерация
E-mail: finramn@mail.ru
https://orcid.org/0000-0002-4134-3371
Каприн Дмитрий Андреевич (Dmitry A. Kaprin) – кандидат медицинских наук, ассистент кафедры общественного здоровья и здравоохранения, ФГБОУ ВО «Российский университет медицины» Минздрава России, Москва, Российская Федерация
E-mail: kaprind@gmail.com
https://orcid.org/0000-0002-1490-0427
Литература
1. Шейман И.М., Шевский В.И., Сажина С.В. Приоритет первичной медико-санитарной помощи-декларация или реальность? // Социальные аспекты здоровья населения. 2019. № 1 (65). С. 3-12. DOI: https://doi.org/10.21045/2071-5021-2019-65-1-3
2. Кадыров Р.В., Иванов Д.И. Проблемы реформирования системы управления здравоохранением в Российской Федерации // Менеджер здравоохранения. 2020. № 4. С. 15-22.
3. Щепин О.П., Медик В.А. Общественное здоровье и здравоохранение: учебник. Москва : ГЭОТАР-Медиа, 2019. 592 с.
4. Перхов В.И., Набережная И.Б., Корхмазов В.Т. Квадрилемма высокотехнологичной медицинской помощи: научно-технический прогресс, финансирование, качество и пандемия COVID-19 // Современные проблемы здравоохранения и медицинской статистики. 2023. № 1. С. 643-660. DOI: https://doi.org/10.24412/2312-2935-2023-1-643-667
5. Перхов В.И., Александрова О.Ю. Высокотехнологичная медицинская помощь: достижения и актуальные проблемы // Кардиоваскулярная терапия и профилактика. 2025. Т. 24, № 7. С. 42-50. DOI: https://doi.org/10.15829/1728-8800-2025-4388 EDN: XJYJJV.
6. Перхов В.И. Проблемы организации оказания населению дорогостоящей (высокотехнологичной) медицинской помощи в рамках реализации мероприятий приоритетного национального проекта в сфере здравоохранения "Здоровье" // Менеджер здравоохранения. 2006. № 6. С. 21-30.
7. Улумбекова Г.Э., Гиноян А.Б., Калашникова А.В., Альвианская Н.В. Финансирование здравоохранения в России (2021-2024 гг.). Факты и предложения // ОРГЗДРАВ: новости, мнения, обучение. Вестник ВШОУЗ. 2019. Т. 5, № 4. С. 4-19. DOI: https://doi.org/10.24411/2411-8621-2019-14001
8. Fuchs V.R., Sox H.C. Jr. Physicians’ views of the relative importance of thirty medical innovations // Health Aff. 2001. Vol. 20, N 5. P. 30-42.
9. Перхов В.И., Самородская И.В., Ступаков И.Н. К вопросу о критериях дорогостоящей и высокотехнологичной медицинской помощи // Менеджер здравоохранения. 2007. № 5. С. 22-28.
10. Набережная И.Б., Ходакова О.В., Захарова У.Д. Перечень видов высокотехнологичной медицинской помощи: динамика изменений в рамках программы государственных гарантий // Современные проблемы здравоохранения и медицинской статистики. 2024. № 4. С. 285-296.
11. Стародубов В.И., Тихилов Р.М., Чилилов А.М., Кадыров Ф.Н., Зеленова О.В. О некоторых экономических аспектах оказания высокотехнологичной медицинской помощи на примере профиля "травматология и ортопедия" // Менеджер здравоохранения. 2024. № 7. С. 114-123. DOI: https://doi.org/10.21045/1811-0185-2024-7-114-123
12. Shah R. Letter by Shah Regarding Article, "Effects of Percutaneous Coronary Intervention on Death and Myocardial Infarction Stratified by Stable and Unstable Coronary Artery Disease: A Meta-Analysis of Randomized Controlled Trials" // Circ. Cardiovasc. Qual. Outcomes. 2020. Vol. 13, N 6. Article ID e006788. DOI: https://doi.org/10.1161/circoutcomes.120.006788
13. Cohen D.J., Taira D.A., Berezin R., Cox D.A., Morice M.-C., Stone G.W. et al. Cost-effectiveness of coronary stenting in acute myocardial infarction: results from the stent primary angioplasty in myocardial infarction (stent-PAMI) trial // Circulation. 2001. Vol. 104, N 25. P. 3039-3045. DOI: https://doi.org/10.1161/hc5001.100794
14. Перхов В.И. Анализ новых тенденций и организационных мероприятий в вопросах обеспечения населения Российской Федерации высокотехнологичной медицинской помощью // Менеджер здравоохранения. 2008. № 11. С. 21-26.
15. Laugesen K., Ludvigsson J.F., Schmidt M., Gissler M., Valdimarsdottir U.A., Lunde A. et al. Nordic health registry-based research: a review of health care systems and key registries // Clin. Epidemiol. 2021. Vol. 13. P. 533-554. DOI: https://doi.org/10.2147/CLEP.S314959
16. Драпкина О.М., Астанина С.Ю., Шепель Р.Н. Единое образовательное пространство врачей-лечебников, врачей-терапевтов и врачей общей практики (семейных врачей) - путь к повышению качества подготовки специалистов // Кардиоваскулярная терапия и профилактика. 2024. Т. 23, № 2S. С. 6-25. DOI: https://doi.org/10.15829/1728-8800-2024-4152
17. Рагозин А.В., Хачатрян А.А., Перхов В.И. Учет и анализ данных о финансировании здравоохранения: проблемы и решения. Часть 1 // ОРГЗДРАВ: новости, мнения, обучение. Вестник ВШОУЗ. 2025. Т. 11, № 3. С. 26-37. DOI: https://doi.org/10.33029/2411-8621-2025-11-3-26-37
 Высшая школа организации и управления здравоохранением
Высшая школа организации и управления здравоохранением