Медицинский бизнес для человека. Предложения по итогам пленарной дискуссии "Медицинский бизнес для человека"
ПРОЕКТ
МЕДИЦИНСКИЙ БИЗНЕС ДЛЯ ЧЕЛОВКА
ПРЕДЛОЖЕНИЯ ПО ИТОГАМ ПЛЕНАРНОЙ ДИСКУССИИ "МЕДИЦИНСКИЙ БИЗНЕС ДЛЯ ЧЕЛОВЕКА"
(проект газеты "Ведомости")
(подготовлено д.м.н. Г.Э. Улумбековой 25 июня 2021 г.)
Модератор:
Гузель Эрнстовна Улумбекова, ректор, Высшая школа организации и управления здравоохранением
Выступающие:
Елена Анатольевная Брусилова, президент, группа компаний "Медси"
Михаил Борисович Левин, руководитель Центра компетенций цифровой трансформации сферы здравоохранения Минздрава России
Наталья Михайловна Комарова, гендиректор "Русатом Хэлскеа"
Павел Леонидович Селезнев, генеральный директор, Национальный центр ГЧП
Андрей Владимирович Яновский, генеральный директор, "Европейский медицинский центр"
Главная тема: роль частных медицинских организаций в повышении доступности и качества медицинской помощи населению РФ.
Содержание:
-
Роль и место частных медицинских организаций в здравоохранении РФ сегодня.
-
Ограничения, снижающие роль частного бизнеса в повышении доступности и качества медицинской помощи населению РФ.
-
Проблемы с доступностью и качеством медицинской помощи и национальные цели по улучшению здоровья населения РФ.
-
Предложения, направленные на увеличение доступности и качества медицинской помощи гражданам РФ с участием частного бизнеса в здравоохранении.
1. Роль и место частных медицинских организаций в здравоохранении РФ сегодня
Частные медицинские организации (МО) предоставляют пациенту медицинскую помощь, как за личные средства населения, так и по Программе государственных гарантий (за счет средств ОМС).
Пациенты обращаются в частную МО и оплачивают ее из личных средств, если она недоступна в государственном секторе в необходимые им сроки или по уровню качества. Когда частные медицинские организации оказывают помощь в рамках программы государственных гарантий, это расширяет для пациентов возможность выбора медицинской организации, а также позволяет получить им услуги по тем профилям, которые не оказываются в государственном секторе или на них сложилась высокая очередность.
Крупные частные медицинские организации стали драйверами внедрения современных медицинских технологий, а также примером эффективного управления: многие из них соответствуют Международным стандартам качества медицинской помощи (JCI - Объединенная международная комиссии), с успехом внедряют телемедицину и другие информационные технологии, развивают клиентоориентированный сервис, эффективно управляют издержками.
Общий объем рынка частных медицинских организаций в 2019 г. составил около 450 млрд руб. От государства - 83 млрд руб. (3,8% от общих расходов системы ОМС) и по платным медицинским услугам (ПМУ), включая ДМС, - 370 млрд руб. (рассчитано как половина от всех ПМУ за 2019 г.). При этом с 2012 по 2018 гг. объем оказанных частными МО медицинских услуг в текущих ценах вырос в 7 раз (с 12 до 83 млрд руб.), а по ПМУ - в 2,2 раза (с 334 до 723), в постоянных ценах эти объемы выросли по ОМС в 4,4 раза (с 12 до 53 млрд руб.), а по ПМУ - в 1,4 раза (с 334 до 465 млрд руб.) (рис. 1).
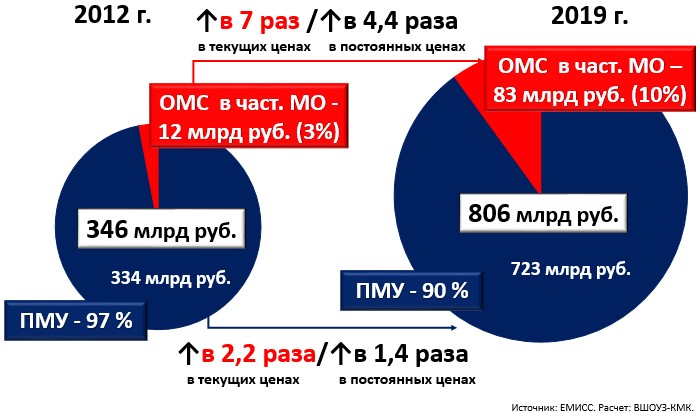
Рис. 1. Динамика объемов рынка обязательного медицинского страхования для частных МО и ПМУ в РФ с 2012 по 2019 гг.
При этом ниша частных медицинских организаций на рынке медицинских услуг невелика. В "первичном звене" доля частных АПУ составляет 25% от общего числа государственных и частных (4 866 от 19 648), а по мощности - 9% (349 тыс. от 3 936 тыс. числа посещений в смену). Доля частных больничных организаций - 5% от их общего числа (259 от 5 267), а по числу коек - 1,5% (17 тыс. от 1200 тыс.). Вдобавок частный сектор закрывает только отдельные ниши, как правило, это услуги по высоко маржинальным видам медицинской помощи - диагностика, оказание амбулаторной помощи специалистами, стоматология, дерматология, эстетическая медицина, урология, акушерство-гинекология, онкология[1] (рис. 2).
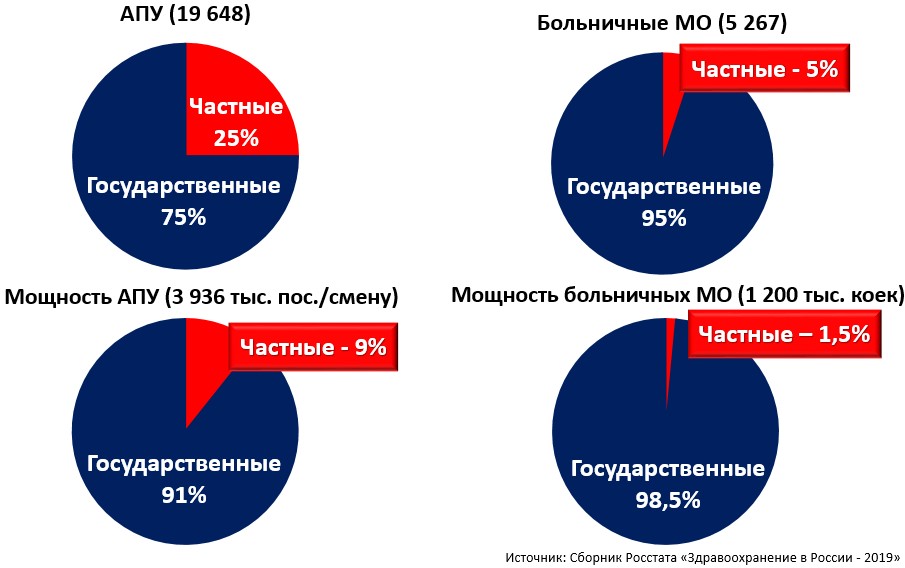
Рис. 2. Доля и мощность медицинских организаций (государственных и частных) в РФ в 2018 г.
Вместе с тем, частный бизнес активно развивается - среднегодовой прирост выручки крупных частных медицинских компаний с 2012 по 2019 гг. составил от 4 до 29% в год в ценах 2012 года[2] (рис. 3).
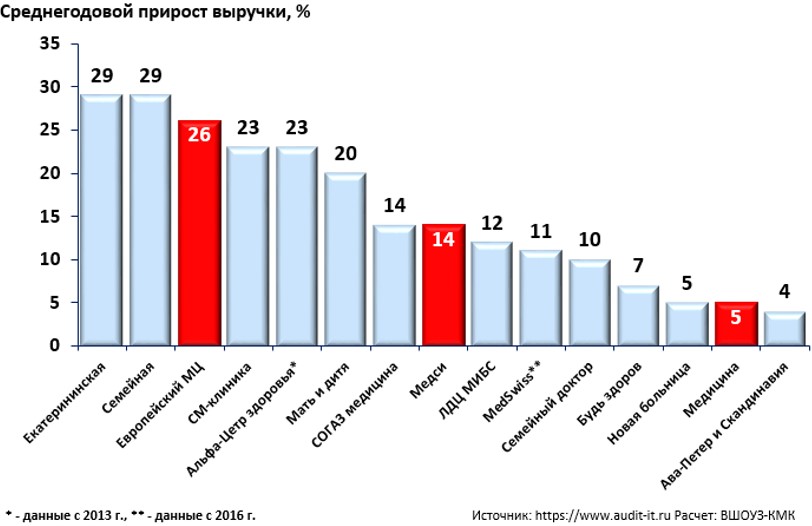
Рис. 3. Среднегодовой прирост выручки крупных частных МО за 2012-2019 гг.
При планировании участия частного бизнеса в такой чувствительной для населения отрасли как здравоохранение, где есть постоянный поток больных и где создание инфраструктуры и подготовка медицинских кадров занимают до 10 лет, следует учесть, что оно должно происходить поэтапно на основе долгосрочного планирования с жестко прописанными обязательствами с обеих сторон, в том числе контролем качества и безопасности медицинской помощи.
Необходимо также отметить, что в такой дорогостоящей отрасли как здравоохранение конкуренция будет всегда ограничена. Другими словами, ни частный, ни государственный сектор не может поддерживать наличие избыточных мощностей по оказанию медицинской помощи. В этой связи развитие инфраструктуры медицинских мощностей должно быть спланированным на долгосрочную перспективу и учитывать межрегиональные возможности.
2. Ограничения, снижающие роль частного бизнеса в повышении доступности и качества медицинской помощи населению РФ
Участие частных медицинских организаций в расширении доступности медицинской помощи для населения могло бы быть значительно большим, однако оно ограничено следующими факторам.
Первое: оказание платных медицинских услуг (ПМУ) ограничено недостаточными доходами населения. В РФ реальные доходы населения с 2013 по 2020 гг. сократились почти на 11%, более того, половина населения страны живет на доходы менее, чем 27 тыс. руб. в месяц.[3] Второе: возможность активного вовлечения частного бизнеса ограничена длительным недофинансированием государственного здравоохранения. В РФ госрасходы на здравоохранение не поднималась выше 3-3,4% ВВП, в то время как в новых странах ЕС практически с 1990 года оно составляет 4,5-5% ВВП, а в старых странах - в 2,4 раза больше - 7,7% ВВП. Рост средств ОМС с 2012 по 2019 гг. составил в среднем за год 7%.[4] Большая часть дополнительных средств ОМС пошла на увеличение оплаты труда медицинских работников государственных учреждений в соответствии с Указом Президента от 07.05.2012 N 597 "О мероприятиях по реализации государственной социальной политики". При этом за этот же период на фоне роста потока заболевших (на 10 млн чел.) произошло снижение гарантированных объемов массовых видов медицинской помощи, которые и определяют ее доступность: число посещений амбулаторно-поликлинических учреждений сократилось на 12%, госпитализаций - на 6%, вызовов скорой помощи - на 3%.5 Это означает, что участие в программе государственных гарантий частных медицинских организаций не привело к реальному увеличению доступности медицинской помощи для населения, просто часть этой помощи перешла из государственного сектора в частный. Причем в некоторых случаях, ограничивая финансовые поступления в государственный сектор.Третье: общее недофинансирование здравоохранения и, как следствие, недофинансирование государственных поставщиков медицинских услуг привело к тому, что им было разрешено оказывать ПМУ, чтобы хоть как-то компенсировать свои издержки. Соответственно, примерно половина всего объема ПМУ оказывается в государственном секторе, что ограничивает развитие частного сектора в этом направлении, с одной стороны, а с другой - вынуждает пациентов оплачивать медицинскую помощь, которая должна быть доступна бесплатно, из своего кармана.
Четвертое: действующие тарифы по ОМС из-за того же недофинансирования по ряду профилей медицинской помощи не позволяют покрывать все издержки как государственных, так и частных медицинских организаций. С 2012 по 2019 гг. объемы и тарифы оказания медицинской помощи были увеличены только по профилю онкология, медицинская реабилитация и по высокотехнологичной медицинской помощи. Дополнительным ограничительным моментом участия частных МО в программе государственных гарантий является то, что, согласно установленным правилам отчетности в системе ОМС, эти средства в должны тратиться строго на определенные статьи расходов, что значительно усложняет финансовую отчетность организации.
Пятое: вложения частных средств в строительство инфраструктуры для оказания медицинской помощи в рамках контрактов ГЧП ограничены 3-летним циклом государственного бюджетного планирования, при этом окупаемость проектов ГЧП составляет не менее 7-8 лет. Также в регионах отсутствует система долгосрочного планирования потоков пациентов (соответственно потребности в медицинской помощи по разным профилям). Следует отметить, что с 2019 по 2024 гг. в рамках реализации НП "Здравоохранение" предусмотрены дополнительные средства (1,73 трлн руб. за 6 лет[5]) на строительство объектов здравоохранения, закупку оборудования, автотранспорта, вертолетов и др. К сожалению, многие регионы предпочитают заниматься строительством медицинской инфраструктуры за бюджетные средства самостоятельно (вместо заключения соответствующих концессионных соглашений), что в ряде случаев приводит к неэффективному использованию этих средств.При этом свободные средства для вложения в медицинские объекты есть и у отечественных инвесторов, и у государственных корпораций, и у западных компаний. Следствием этих ограничений является то, что в РФ с момента принятия федеральных законов от 21.07.2005 № 115-ФЗ "О концессионных соглашениях" и от 13.07.2015 № 224-ФЗ "О государственно-частном партнерстве, муниципально-частном партнерстве в Российской Федерации и внесении изменений в отдельные законодательные акты Российской Федерации" общий объем частных инвестиций в здравоохранение составил не более 100 млрд руб.[6]
Сегодня в РФ в условиях низких доходов населения и дефицита финансирования бесплатной медицинской помощи повышение доступности и качества медицинской помощи пациентам как с участием частных, так и государственных медицинских организаций невозможно. В результате граждане вынуждены тратить "последние" средства на лечение или отказываться от него, как следствие, это ведет к ухудшению здоровья населения и росту смертности.
3. Проблемы с доступностью и качеством медицинской помощи и национальные цели по улучшению здоровья населения РФ
В РФ на фоне высокой потребности в услугах здравоохранения из-за старения населения и роста общей заболеваемости (со средним темпом 1% в год, или 1,4 млн случаев), а также на фоне постоянного удорожания этих услуг (в связи с внедрением новых технологий) и низких доходов населения сохраняется низкая доступность медицинской помощи.
По опросам ВЦИОМ (2021 г.), 40% российских граждан считают, что повышение доступности и качества бесплатной медицинской помощи должно стать приоритетом для Правительства. Граждане ставят это номером один почти с двукратным отрывом от необходимости развития, например, образования и социального обеспечения и 4-х кратным отрывом от необходимости развития дорог и городской инфраструктуры (рис. 4). Причем, по тем же опросам ВЦИОМ [7], население беспокоят нехватка медицинских кадров и низкая доступность медицинской помощи в малых городах и сельской местности.
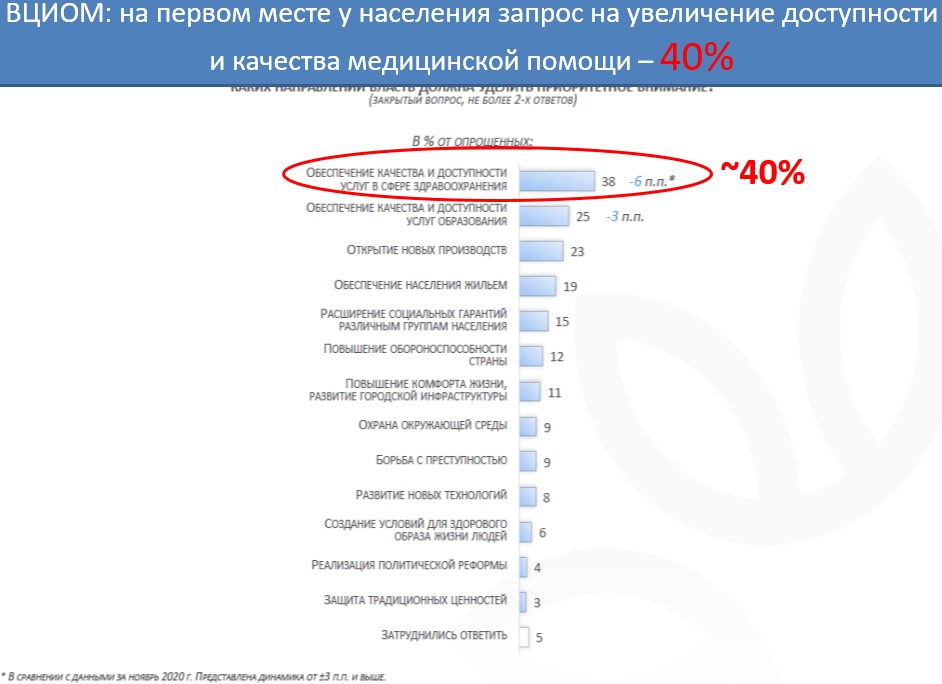
Рис. 4. Запросы и ценности избирателей РФ в 2021 г.
Необходимость ответа на эти запросы населения полностью отражена в Указе Президента РФ от 21.07.2020 N 474 "О национальных целях развития Российской Федерации на период до 2030 года", в котором поставлена цель по снижению смертности и увеличению ожидаемой продолжительности жизни (ОПЖ) до 78 лет к 2030 г. Для РФ обосновано, что ОПЖ зависит от 3-х главных факторов - на 40% от доходов населения, на 30% от образа жизни населения (потребления алкоголя) и на 30% от уровня государственного финансирования здравоохранения и, соответственно, доступности бесплатной медицинской помощи [8]. Из этого следует, что для удовлетворения запросов населения и выполнения национальной цели необходимо увеличить объемы бесплатной медицинской помощи по программе государственных гарантий. А это значит, нужны дополнительные мощности - кадры, койки, и, соответственно, дополнительные средства на их строительство, оснащение и последующую оплату медицинских услуг. В решении этого вопроса частный бизнес мог бы оказать существенную поддержку при условии правильного планирования, сбалансированного развития частных и государственных МО, а также установления долгосрочных правил взаимодействия.
4. Предложения, направленные на увеличение доступности и качества медицинской помощи гражданам РФ с участием частного бизнеса в здравоохранении
Предложить Государственной Думе РФ:
-
поставить вопрос о поэтапном увеличении государственных расходов на здравоохранение до 5% ВВП к 2024 г. (или 7 трлн. руб.);
-
внести уточнения по определению терминов государственно-частное "взаимодействие" и государственно-частное "партнерство";
-
внести поправки в соответствующее законодательство, позволяющие частным медицинским организациям расходовать полученные средства в рамках ГЧП взаимодействия и партнерства для возмещения капитальных затрат концессионера, частного партнера из средств ОМС, если такие расходы были предусмотрены в рамках соглашений о ГЧП или концессионных соглашений;
-
уровнять в правах в части социальных гарантий сотрудников государственных и частных медицинских организаций, являющихся концессионерами или частными партнерами;
-
обеспечить трансформацию существующей системы межбюджетных трансфертов путем разработки и принятия отдельного порядка распределения и направления межбюджетных трансфертов из федерального бюджета субъектам РФ на софинансирование мероприятий по созданию и (или) реконструкции объектов здравоохранения, осуществляемым в рамках проектов ГЧП с учетом особенностей концессионного законодательства, законодательства о ГЧП.
Предложить Минздраву России и региональным органам управления здравоохранением:
-
сформировать долгосрочные потребности населения в объемах медицинской помощи с учетом планируемых технологий ее оказания и обоснованием необходимых финансовых ресурсов. На основании этих расчетов определить роль и место частного бизнеса в оказании медицинских услуг по программе государственных гарантий и строительства частной инфраструктуры;
-
при рассмотрении вопросов о любом дополнительном расширении мощностей сети медицинских организаций (модернизация, строительство новых объектов и оснащение их оборудованием) реализовывать их в рамках ГЧП. При этом сопровождать это обязательными расчетами долгосрочной потребности в объемах соответствующих видов медицинской помощи и требуемых расходов, сбалансированных с общим объемом стоимости территориальной программы государственных гарантий на этот период;
-
разработать перечень критериев, оценивающих качество и безопасность медицинской деятельности, при включении региональными органами управления здравоохранения медицинских организаций всех форм собственности в перечень организаций для оказания медицинской помощи по программе государственных гарантий;
-
предусмотреть квоты на участие малого и среднего бизнеса при реализации проектов ГЧП;
-
установить количественно выраженные цели по развитию ГЧП, разработать соответствующую программу, базирующуюся на долгосрочном и межтерриториальном планировании, и показатели для мониторинга этой программы. Разработать специальный обучающий курс для организаторов здравоохранения по программам ГЧП;
-
учитывать в целях и задачах экономического развития регионов РФ реализацию проектов с помощью механизмов ГЧП в сфере здравоохранения;
-
обеспечить анализ, внедрение и тиражирование лучших практик применения механизмов ГЧП в сфере здравоохранения, в том числе с участием Агентства стратегических инициатив.
[1] Сборник Росстата "Здравоохранение в России - 2019"
[2] URL: https://www.audit-it.ru/ (дата обращения: 22.06.2021). Расчет: ВШОУЗ-КМК.
[3] Росстат, URL: https://www.gks.ru/free_doc/new_site/population/bednost/tabl/tab-bed1-2-6.htm
[4] Здравоохранение России. Что надо делать. Состояние и предложения: 2019-2024 гг. / Г.Э. Улумбекова. - 3-е изд. - Москва : ГЭОТАР-Медиа, 2019. - 416 с.
[5] Национальные проекты: целевые показатели и основные результаты на основе паспортов национальных проектов, утвержденных президиумом Совета при Президенте РФ по стратегическому развитию и национальным проектам 24.12.2018. - М., 2019.
[6] Данные Национального центра ГЧП
[7] URL: https://wciom.ru/analytical-reviews/analiticheskii-obzor/itogi-2020-go-sobytija-ljudi-ocenki-ozhidanija-ot-2021-go (дата обращения: 22.06.2021)
[8] Здравоохранение России. Что надо делать. Состояние и предложения: 2019-2024 гг. / Г.Э. Улумбекова. - 3-е изд. - Москва : ГЭОТАР-Медиа, 2019. - c 73.
 Высшая школа организации и управления здравоохранением
Высшая школа организации и управления здравоохранением
