О ситуации в здравоохранении: диагноз и лечение. Экспертное мнение
В Государственной Думе РФ 19 апреля 2021 года состоялись парламентские слушания по теме "Законодательное регулирование в сфере здравоохранения. Необходимость или реальность?" С докладом "Здравоохранение России: диагноз и лечение" выступила ректор ВШОУЗ Гузель Улумбекова.
Сегодня языком медицины ситуацию в демографии, со здоровьем населения и в российском здравоохранении можно охарактеризовать так: "состояние критическое, прогноз неблагоприятный". И если Правительством не будут предприняты экстраординарные меры, мы не сможет достичь целей, поставленных в июльском Указе Президента. А в нем поставлена ясная задача - сохранение здоровья и благополучие людей нашей страны.
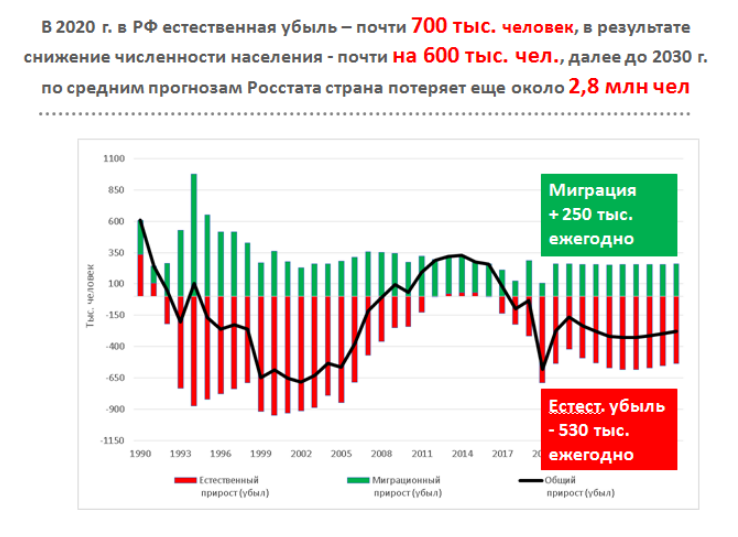
В медицине от точного диагноза зависит успех лечения, поэтому сначала беспристрастный анализ ситуации. В 2020 году естественная убыль населения, то есть разница между родившимися и умершими, составила почти 700 тыс. человек. По средним прогнозам Росстата, до 2030 года естественная убыль населения России составит в среднем 530 тыс. человек ежегодно, что даже с учетом притока мигрантов (около 250 тыс. человек в лучшем случае) приведет к потере за этот период почти 3 млн человек. И это еще очень оптимистичный сценарий.
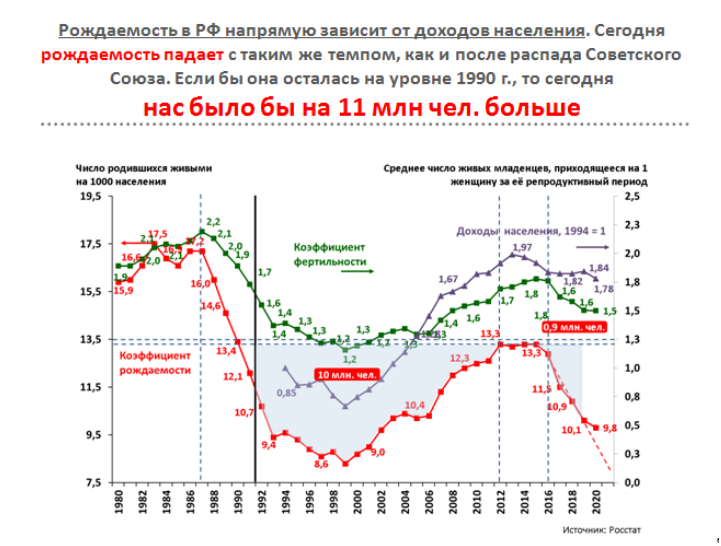
Как повлиять на снижение естественной убыли населения? Для этого необходим рост рождаемости и сокращение смертности. Сегодня наклон "кривой" рождаемости аналогичен тому, что был после распада СССР. При этом она практически совпадает с "кривой" падения реальных доходов населения. Это говорит о том, что рождение вторых и последующих детей, во многом зависит от роста доходов населения.
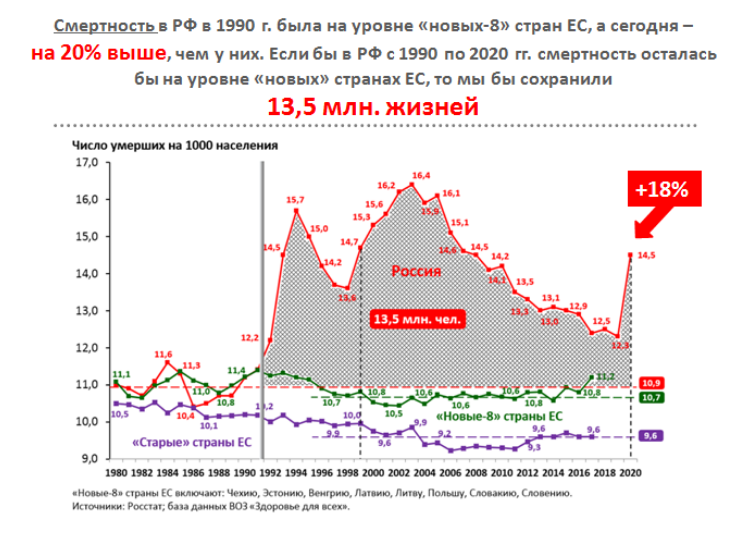
Следующая составляющая естественного движения населения - смертность. В 90-е годы смертность в России (число умерших на 1 тыс. населения) была на уровне Польши и Чехии, и если бы не ее рост за прошедшие годы, то сейчас было бы на 13 млн россиян больше. В 2020 году смертность в России возросла на 18%.
Мы эффективно боролись с эпидемией ценой героизма медицинских работников и интенсивной работы органов здравоохранения, однако число умерших от всех причин на 1 млн населения составило 2200 человек. Это больше, чем в любой развитой стране; в три раза больше, чем, например, во Франции и в 5 раз больше, чем в Германии. Мы заплатили дорогую цену в борьбе с пандемией - в России от коронавирусной инфекции погибло 1350 медработников, что составляет 1,3% ко всем умершим от COVID. Это больше, чем в других странах.
Следствием роста смертности стало еще большее отставание по продолжительности жизни от других стран. В 2020 году ожидаемая продолжительность жизни в России была на 5 лет меньше, чем в новых странах Евросоюза и на 10 лет меньше, чем в старых. При этом смертность мужчин трудоспособного возраста в России в расчете на 100 тысяч населения почти в 3 раза выше, чем в Европе, а женщин - в 2 раза.
С 2008 года реальные доходы населения в России составляли 55% в доле ВВП. После небольшого роста в 2018 году они вновь вернулись к отметке 55% от ВВП, а в большинстве стран ЕС они составляют 70% ВВП. При таком неудовлетворительном здоровье населения и при таких низких доходах граждан россияне вправе ожидать, что хотя бы здравоохранение будет достаточно финансироваться и будет доступна бесплатная медицинская помощь.
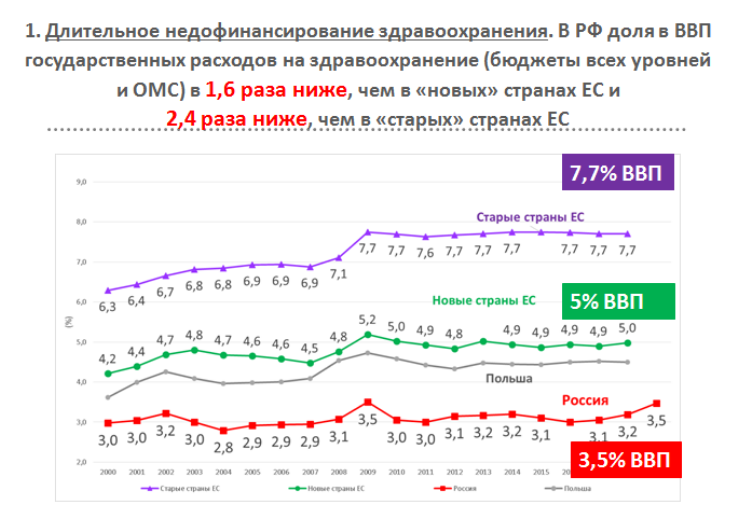
Однако государственное финансирование здравоохранения в России не поднималась выше 3-3,4% ВВП, в то время как в новых странах ЕС практически с 1990 года оно составляет 4,5-5% ВВП, а в старых странах в 2,4 раза больше - 7,7% ВВП. Именно недофинансирование здравоохранения причина многих бед отрасли, и соответственно, во многом - обуславливает рост смертности.
К сожалению, систему здравоохранения перед вызовом пандемии существенно ослабила губительная реформа - пресловутая оптимизация. С 2012 года при росте потока больных мы потеряли около 10% своих мощностей (врачей и стационарных коек) и вплоть до 2018 года сокращали финансирование. В результате с эпидемией справиться удалось, но резервов в тылу не осталось, соответственно, не смогли оказать должные объемы помощи по другим заболеваниям.
Длительное недофинансирование здравоохранения отразилось на бесправном положении медицинских работников - тех, кто спасает жизни и здоровье людей. Так, базовые оклады врачей составляют от 12 до 35 тысяч рублей и при этом сильно разнятся между регионами, что вынуждает их ездить на заработки в другие регионы. Еще одной проблемой стало выгорание медработников. Все это привело к полуторакратному дефициту врачей в первичном звене и отставанию по обеспеченности врачами по сравнению с Европой. А при этом больных людей у нас больше и плотность населения ниже, соответственно, и мощности здравоохранения должны быть выше. Даже обеспеченность стационарными койками у нас отстает от многих стран Европы, например, на 16% ниже, чем в Германии.
Бесплатные лекарства в амбулаторных условиях доступны только тем, кто имеет льготы, а это 9 млн человек, тогда как в Европе они доступны всем, кому врач выписал рецепт.
Сегодня для выхода здравоохранения из кризиса, и тем самым повышения доступности медицинской помощи, необходимо решить 12 главных задач.

Для этого потребуются дополнительные средства, а это 520 млрд рублей ежегодно дополнительно к базе предыдущего года (в ценах на 2020 года). Таким образом мы поэтапно выйдем к 2024 году на 7 трлн рублей в текущих ценах, что составит 5% ВВП. Это самый минимум. Приоритетные направления расходования средств - на повышение оплаты труда медработников и профессорско-преподавательского состава медицинских вузов и училищ, создание системы всеобщего бесплатного лекарственного обеспечения, а также на целевые программы, как например, производственная и школьная медицина.
При этом деньги есть - можно использовать, в частности, золотовалютные резервы страны, которые в нашей стране составляют 40% ВВП, в то время как в большинстве других стран - 20% и даже менее.
Время благодушия давно закончилось, это надо понять и действовать, так как от здравоохранения зависит безопасность и благополучие нашего Отечества.
Скачать презентацию доклада можно по ссылке.
 Высшая школа организации и управления здравоохранением
Высшая школа организации и управления здравоохранением
